= vibration invisible qui circulent dans l’air
-> Se propage via une onde sonore tous ce qui génère un son = vibrations propagées par le biais de l’air dans toutes les directions
-> Chaque onde est unique = toute personne et son = différent
-> Peuvent être plus aigües , grave , plus forte , moins fortes
-> Le son capté par nos oreilles est converti en message que notre cerveau comprend
-> La qualité de fonctionnement de nos oreilles dépendent de la qualité et clarté du message envoyé
1. La fréquence = nombre de cycles/ secondes de la sinusoïde représentant un son
- Fréquence basse = - de cycle/sec (grave)
- Fréquence haute= + de cycle/sec (aigu)
- Mesure de la hauteur tonale
- Sans graves/aigus
2. La période
- Le temps que prend la sinusoïde pour faire un cycle complet
- Période = inverse de la fréquence (P= 1/f)
3. L’amplitude
- Mesure de pression sonore
- Mesure de l’intensité des sons (forts/faibles)
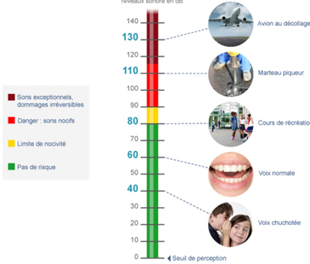
- Pression = mesurée en micropascal et en dB dans le domaine de l’audition
- On utilise l’échelle dB HL (hearing level)
0dVHL= pas absence de bruit MAIS le seuil d’audition dans la population jeune et saine
Seuils cliniques
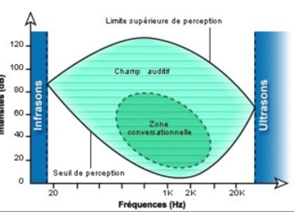
Humain : 20-20000Hz chat, chien 100-20000Hz
Éléphant, taupe 0-…Hz
chauves-souris dauphin :10000-150000
- courbe inférieure= seuils de perception de l’oreille humaine
- Seuil s’élève aux 2 extrémité (à une fréquence + basse ou + élevée, il faut + d’intensité pour percevoir)
- Au-delà d’une certaine intensité, on atteint la zone de danger (où le son est ressenti comme une sensation tactile)
- Zone conversationnelle : 10- 55Db ,130HZ -6000hz
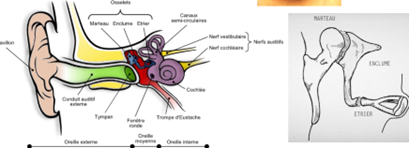
Les différentes parties de l’oreille
L’oreille est composé de 3 parties
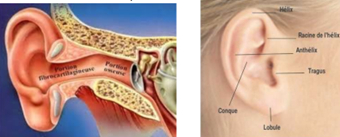
a) L’oreille externe
Elle comprend le pavillon et le conduit auditif externe (CAE)
3 rôles : protection, renforcement acoustique et transmission vers l’oreille moyenne
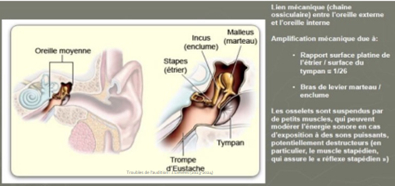
a) L’oreille moyenne
= cavité aérée qui comprend : le tympan, les 3 osselets (marteau, enclume ,étrier), 2 fenêtre qui font le lien entre OM et OI ( fenêtre ovale : où s’insère l’étrier),la fenêtre ronde
Oreille externe + oreille moyenne = appareil auditif de transmission
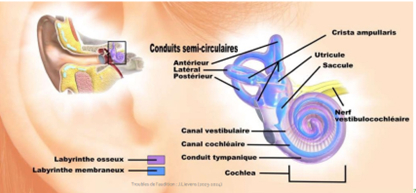
a) L’oreille interne
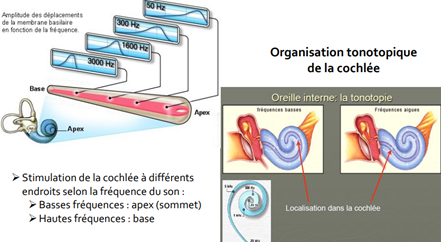
La cochlée
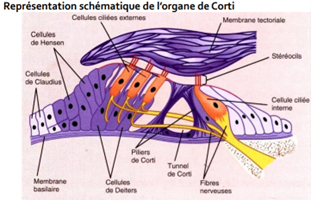
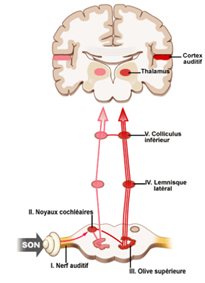
Rôle :transformer la vibration des liquides et des structures adjacentes en messages nerveux. Fonction assurée par les cellules sensorielles (cellules ciliées) de l’organe de Corti. Message ensuite transmis aux neurones cochléaires, puis au cerveau par le nerf auditif
II communique avec le nerf auditifs (VIII)
Fibres nerveuses passent aux centres
Le milieu est liquide (endolymphe-périlymphe)
Lieu de transmission des sons en signaux électrique = organe de corti (cellules ciliées externe, posée sur la membrane basilaire)
Oreille interne= transmission de l’énergie vibratoire de son en impulsions nerveuses
d) + nerf auditif
-> Pour audition normale, tout doit fonctionner normalement

Les sons pénètrent dans le conduit auditif (OE) : les ondes sonores se propagent par le biais du conduit auditif externe et viennent heurter le tympan
Le tympan met en vibration la chaine ossiculaire (OM) : ces ondes sonores provoquent une vibration de la membrane tympanique et des 3 osselets situés dans l’OM
L’étrier transmet la vibration à la cochlée (OI) via la fenêtre ovale= passage d’un milieu aérien en milieu aqueux -> amplification du son
Les cellules ciliées sont stimulées en fonction de la fréquence du son (OI) Les vibrations, véhiculées par le fluide de la cochlée, font bouger les cellules ciliées. Les cellules ciliées stimulées (en fonction de la fréquence = organisation tonotopique) transforment les signaux mécaniques en signaux chimiques transmis au nerf auditif
Le nerf auditif communique les informations au cerveau Le nerf auditif envoie ensuite les informations au cerveau sous forme d’impulsions électriques, qui sont interprétées en tant que sons
Nous entendons avec nos 2 oreilles = audition binaurale
Permet : La localisation de l’origine d’un son, la perception de la distance et La perception des effets stéréophoniques
Conséquence : asymétrie des chemins suivis par les ondes sonores pour arriver à chaque oreille : • Différence d’intensité • Décalage de temps à l’arrivée des ondes sonores
La surdité est définie comme : « une déficience auditive, quelle que soit son origine et quelle que soit son importance. Elle peut être transitoire ou définitive, parfois même évolutive, et ses conséquences sont multiples tant au niveau de la communication, que des apprentissages et de l’intégration. De plus, comme la surdité n’est pas toujours curable médicalement ou chirurgicalement, elle implique la notion de handicap, et sa prise en charge est alors pluridisciplinaire. » (Brin et al. 2004).
D’un point de vue médical, la surdité est définie comme un état pathologique caractérisé par une perte partielle ou totale de l’ouïe. L’OMS (2012) définit ainsi la surdité comme un handicap qui peut se retrouver au niveau social, relationnel et communicationnel. Selon l’étude de la Direction de la Recherche, des Etudes, de l’Evaluation et des Statistiques (DREES, 2007), elle concernerait en France, près de 5,2 millions de personnes
D’un point de vue culturel, la définition de la surdité est différente. Les Sourds ne se considèrent pas comme des personnes handicapées mais comme des membres d’une communauté culturelle distincte, ayant en commun une langue, des règles et des valeurs ainsi qu’une identité propre. On parle de « culture sourde » (Blais, 2006)
Enfin, la surdité est une déficience particulière parce qu’elle ne se voit pas.
Pourtant, elle apparait dès le début de la relation entre deux interlocuteurs.
-> Lorsque ces derniers sont tous deux sourds, les adaptations nécessaires sont réalisées spontanément et la communication est souvent aisée.
-> Dans la situation où l’un des partenaires de l’échange est entendant et l’autre sourd, chacun d’eux doit modifier ses habitudes de communication pour tenter de comprendre et de se faire comprendre. Cela passe par une adaptation des regards, des postures, de l’articulation, de la parole ou par l’utilisation des gestes, de mimes, de l’écrit, etc.
La myélinisation des voies auditives -> dès la 20ème semaine : fibres nerveuses fonctionnelles vers 26-28 semaines
Le fœtus évolue dans un mode sonore (interne et externe)
Entend les bruits externe dès 5-6 mois (analyse des variations du rythme cardiaque fœtal : réactivité et sensibilité aux basses fréquences de sa lg maternelle)
Les fœtus distingue des changements acoustiques : réagit à la voix et surtout à celle de sa mère=confirme qu’il y a une sensibilité à l’intonation de sa lg maternelle très tôt, bien avant sa naissance
Les fœtus entend par conduction osseuse ET PAS par conduction aérienne car les conduit auditifs sont obstrués par de la cire
Dvp de la mémoire auditive :
Conte lu pdnt les 6 derniers mois de grossesse = préférence pour se conte à la naissance + apaisement du bébé à la naissance
= sensibilités particulières à la voix humaine
1. Bébé entend et écoute
Dès la naissance, détection de la présence d’objet sonore , oriente sa tête et yeux vers le bruit
Très sensible aux caractéristiques rythmiques et mélodiques des séquences sonores
+ stimulé par les sons graves que aigus
Capable de stocker et reconnaitre de nouvelles formes acoustiques auxquelles il est exposé
Les réactions montrent qu’il est sensible au stimuli sonores surtout humains
- 0-6 mois : réaction voix forte
- + 6 mois : réaction à l’appel à différentes intensités
- 6 mois -2 ans ½ : reconnaissance et désignation d’objets à voix chuchotée
- +2 ans et ½ : répétition de mots
L’oreille du bébé est performante MAIS il est submergé d’infos auditives-> apprendre à extraire les infos pertinentes et à les organiser
!! période favorable = 1er année
Monde sonore non agressif = chants, comptines, jeux musicaux à faibles intensité (hochets, livres sonores, animaux en caoutchouc, instruments de musique), histoires,…
2. Le « ROI » et le « ROC »
Dvp un « réflexe d’orientation vers la source sonore »
- 4-5 mois : cherche la source sonore en tournant la tête vers la source sonore
- 9 mois : mise en place du réflexe d’orientation vers la source sonore
Période pré-linguistique
Apprentissage TTT et p° de la lgg oral dès les 1ers mois de la vie= phase d’initiation du lgg
Dvp du système phono et des mots familiers
!! importance des stimulations auditives : notions de « bains de langage »
Dès la naissance : sensibilité aux voix humaines
Les bébés sont intéressés par un visage mobile qui produit des sons
- 2 semaines : la voix humaine entraine + de sourires et de vocalisations chez le bébé que d’ô sons de son environnement
- Avant 3 mois ; la voix et les intonations accompagnés du visage de sa maman= reco de la maman par le bébé
Etude sur nouveau-nés (Lassonde, 2011) :S’il entend la voix de sa maman : interprétation comme ébauche de communication. MAIS si une autre personne prononce le même son, il n’interprète pas cela comme langage.
Activations de zones cérébrales différentes : Voix de la maman : active l’hémisphère gauche (hémisphère servant au traitement du langage) + zone motrice de la parole Autre voix : active l’hémisphère droit (sert à la reconnaissance vocale mais pas au traitement du langage) – puis hémisphère gauche – puis zone motrice de la parole
Hémisphère gauche = détail logique, effort, lgg, analytique, mémoire auditive
Hémisphère droit= intuition, créativité, émotion, artistique, mémoire visuelle
Sensibilité au rythme et à la prosodie
1ers mois : sensible aux éléments rythmiques et prosodiques de la parole, capable de différencier plusieurs lg du monde de sa langue maternelle suivant le rythme( préférence pour LM)
Début de la compréhension des mots
- 0-6 mois : capacité innée de percevoir l’ensemble des contrastes sonores utiles à la parole
BAIN DE LANGAGE PLUS STIMULATIONS=
- 6 mois Contrastes propres à leur LM
- + 6 mois : petit à petit , le bain de lgg = constitution de système phono
- 7-10 mois : commence à segmenter la parole en mots, Reconnait les mots rencontrés souvent et développe une compréhension en contexte
- 12 mois ; reconnait son prénom et qui est « papa et maman », Détecte les mots connus lorsqu’ils sont utilisés hors contexte et associe mots/référents ,Comprend entre 3 et 50 mots
Production, en lien avec la réception
- 0-2 mois : sons végétatifs : cris, pleurs et vocalisations réflexes (bâillements ou soupirs)
- 2-5 mois : bébé explore son système articu en produisant des vocalisations avec sa bouche (mvt d’ouverture et de fermeture), période du babillage rudimentaire, capable de produire une quantité de son impressionnante
- Progressivement : comme en réception, spécialisation phono pour sa LM
- 8 mois : babillage canonique = enfant répète diverses séquences de sons (CVCV ,..), son répertoire lgg devient celui de sa LM dont il applique les principes prosodiques lors de ses vocalisations
- 12 mois : il « s’amuse » à répéter les mots qu’il entend en utilisant les principes de mimétismes et d’écholalie , les séq syllabiques qu’il produit se complexifient, deviennent + en + de fréquentes et diversifiées
Période linguistique
- Vers 12 mois
- L’enfant continue ses apprentissages : phono, lex, morphosyntaxe
Intonation de la voix- période pré-linguistiques
- Dès 2 mois : si le visage de maman se fige et que son intonation baisse = malaise chez le bébé
- Jusque 3 ans : les intentions de commu sont mieux comprises via les intonations que les mots
Dvp des capacités d’imitation des inflexions de la voix est très important
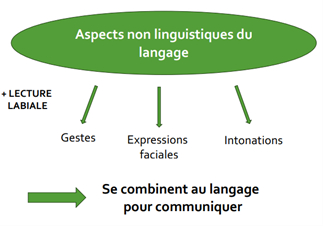
Les expressions faciales : périodes pré linguistiques
Se dvp chez le bébé par imitation
Capacité présente chez le nouveau-né (Ceci a été montré pour la première par Meltzoff & Moore en 1977. Les auteurs ont en effet effectué des expressions faciales marquées devant un nouveau-né et on noté que celui-ci était capable d’imiter (en condition d’éveil optimal).)
- Dès 4 mois : reconnaitre les émotions par la simultanéité des expressions faciales
- Vers 7 mois : distingue + de émotions que négatives et positives (reco des émotions essentielle pour l’interaction avec l’adulte
Les gestes
- 12 mois : gestes seuls (svt déictiques, ô : prendre bras, manger,..)
- 14 mois : gestes + mots : Gestes servant soit à compléter l’information, soit à noter une redondance entre les gestes et les mots produits
- 10-16 mois : les gestes sont en nombre plus important que le langage, puis la tendance s’inverse vers 20 mois
è Les gestes= tremplin vers la commu verbale
è Font parties du lgg tt au long de la vie
Qq types de gestes, en plus du geste déictique
Imitations des gestes de la vie quotidienne ou vu dans un jeu-> débute avant 1 an
Gestes sociaux : acquisition par imitation
! le geste de pointage
La lecture labiale (LL)
è Améliore la compréhension du LO soit dans le bruit ou à un nv sonore faible ou avec contenu sémantique complexe
! complément important du LO
Expérience :Ø Un sujet est assis devant un écran. Un casque est posé sur ses oreilles. Ø On lui montre une vidéo de quelqu’un qui prononce /ga/ Ø Et le sujet entend /ba/ dans le casque. Ø On a remarqué que le sujet entendait alors /da/ Ø Ceci montre qu’au niveau cérébral, il y a combinaison des informations visuelles et auditives dans la compréhension de la parole et que la lecture labiale est un complément inhérent à la compréhension du langage oral.
L’effet Mc Gurk est présent chez les bébés dès 4-5 mois (Burnham & Dodd, 1996)
Condition d’apprentissage du LO
1. Tous les sons doivent ê perçus -> pour la différenciation de LM/ô lg et pour la constitution d’un système phono précis
2. Stimulations lgg sonores doivent ê fréquentes : un mot doit ê répété environ 200 fois pour ê assimilé par un enfant de 5 ans
3. Sons doivent ê intéressants pour l’enfants
4. Apprentissage à un moment favorable pour le dvp du lgg : notion de période critique
- Période la + propice = 0-5 ans
- 1ers mois : critique pour l’apprentissage phono
- 2-4 ans : propice dvp du voc
- 2 ans ½ : propice au dvp de la morphosyntaxe
Si l’enfant n’a pas été stimulé, n’a pas été mis dans les conditions pour que l’apprentissage se fasse ( ex : déficience auditive)
- Après 3 ans : la facilité à apprendre des sons nouveaux diminue
- Après 5 ans , il devient difficile d’enseigner la parole à un enfant par le canal auditif
- Après 7 ans, l’apprentissage est presque impossible
Enfants sourds dont l’audition n’a pas été utilisée durant les 1ers années ne pourront pas par la suite profiter utilement d’une éducation auditive par contre, si l’audition est cultivée dès le départ, ils pourront apprendre à en tirer profit CAR comportement d’écouté, d’attention auditive
! dépistage précoce = essentiel
!!!!! dans l’anamnèse lors d’un nilan :pensez aux aspects médicaux tels que :
- Antécédents familiaux de surdité comme la présence de syndromes d’ordres génétiques où la surdité est présente
- Les affections (aux différents moments de la vie de l’enfant) qui peuvent engendrer ne surdité
Les premiers mois
- Pas ou peu de réactions aux bruits + réactions aux vibrations et au toucher
- Sommeil trop calme
- Sursaute quand intrusion dans le champ visuel malgré une annonce verbale
De 3 à 12 mois
- Peu de babillage, sons émis non mélodiques, pas de plaisir à faire des sons et des bruits
- Absence de réaction à l’appel de son nom
- Ne se calme pas à la voix
- Pas d’installation des 1ers échanges vocaux, des 1ers dialogues avec l’entourage et des compétences pragmatiques (alternance des rôles)
De 12 à 24 mois
- Pas de syllabes ou de mots, articulation peu différenciée
- Communication : exclusivement la gestuelle de désignation
- Enfant inattentif à ce qui n’est pas dans son champ visuel, ne réagit pas lorsqu’on l’appelle
- Utilise les cris indifférenciés comme requête
- Voix peu mélodieuse
- Ignore son interlocuteur, « fonctionne » seul
De 24 à 36 mois •
- Retard de parole et de langage
- Troubles du comportement relationnel : retrait ou agitation
Après 3 ans
- Retard de parole et langage
- Troubles du comportement
- Difficultés d’apprentissage
Dans la surdité acquise
- Régression de l’expression vocale
- Détérioration de la parole articulée
- Modification du comportement, agressivité et frayeurs surtout la nuit
Signe faussement rassurants
è L’enfant pê influencé dans ses réactions par d’ô indices que le canal auditifs : donner l’impression qu’il entend
- Canal visuel : les ombres indiquant la présence de qqn
- Canal tactile : le souffle, les vibrations, le déplacement de l’air
- Le babillage : l’enfant sourd babille naturellement jusqu’à 6-8 mois (jeu des organes phonateurs)
Attention : diagnostic différentiel Une absence de réaction aux bruits, à la voix humaine, des difficultés de gestion des compétences pragmatiques, un enfant peu participatif dans la communication, des absences à l’école, … peuvent également indiquer d’autres pathologies comme : L’autisme (beaucoup de points communs avec les points indiqués) Des épilepsies (ex : absences à l’école) Des troubles attentionnels ….
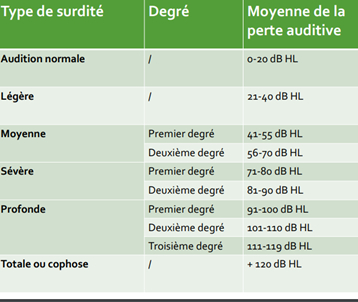
Recommandation établies par le BIAP
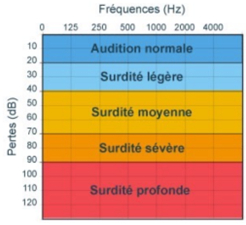
Classment des urdités en 5 catégories selon la moyenne de perte auditive aux fréquences 500,1000,2000,4000 Hz
Légère (21-40 dB), moyenne (1) 41-55dB, 2)56-70dB), sévère (1er degré : 71 à 80 dB – 2ème degré : 81 à 90 dB) ,profonde (1er degré : 91 à 100 dB – 2ème degré : 101 à 110 dB – 3ème degré 111 à 119 dB) Déficience auditive totale (cophose)
Test = audiométrie tonale liminaire

Audition normale/ subnormale (<20dB) : audition normale ou atteinte tonale très faible sans incidence sociale
Déficience auditive légère (21-40dB) : la parole est perçue à voix normale (diff à voix basse ou lointaine, La plupart des bruits familiers sont perçus Confusion entre des mots proches Difficultés de compréhension dans le bruit Fatigabilité (surcharge attentionnelle) Apprentissage du langage peut être perturbé Si surdité apparait avant 1 an : Certains contrastes phonologiques pourraient ne pas être perçus Difficultés aux niveaux du vocabulaire et de la morphosyntaxe Si surdité apparait vers 5 ans : Difficultés scolaires
Déficience auditive moyenne (41-70dB) : La parole est perçue si on augmente l’intensité (pas à intensité normale) La compréhension est améliorée par la lecture labiale (LL) Quelques bruits familiers sont encore perçus Ne s’entend plus bien lui-même non plus (boucle audiophonatoire déficitaire) Pour le jeune enfant : contrôle et correction de la voix sont compromis Caractérisé à tous les âges par des problèmes de timbre, de gestion de l’intensité de la voix Diagnostic tardif : passent parfois inaperçues avant 3 ans. L’enfant compense, puis vers 3 ans, plaintes de l’entourage : l’enfant « n’écoute pas », ne retient pas ce qu’on lui dit + troubles du langage, Langage fonctionnel : bonnes capacités de communication mais difficultés à traiter un flux important de parole ou à utiliser des structures de phrases plus complexes Au niveau du dvlp du langage : Troubles des sons de la parole La compréhension est lacunaire L’enfant n’entend pas toutes les particularités phonologiques et ne parvient pas à se faire une image auditive correcte des mots Timbre spécifique A partir de 55 dB de perte moyenne, l’appareillage et la rééducation logopédique deviennent nécessaire
Déficience auditive sévère (71-90dB) : Bruits intenses restent perçus ainsi que la voix forte à proximité l’oreille Certaines voyelles perçues mais consonnes difficilement perceptibles Recours à LL constant sinon la parole n’est pas comprise Conséquences majeures sur le langage oral Un langage intelligible ne peut s’élaborer spontanément chez l’enfant que s’il est appareillé Implant cochléaire (IC) à partir de +-85 dB + rééducation logopédique
Déficience auditive profonde (91 dB- 20dB) : Seuls les bruits très puissants sont perçus Absence acquisition du LO Pas de perception de la parole : seuls le rythme et prosodie en partie perçus Apports visuels indispensables (LL, LPC, etc.) Dépistage précoce indispensable pour la mise en place d’un appareillage et d’une prise en charge pluridisciplinaire
Les déficiences auditives sévères et profondes représentent 20% de la population sourde
Les déficients auditifs sévères et profonds du 1er groupe, avec tout l’encadrement nécessaire, devraient développer une partie intelligible et un langage suffisant pour permettre une scolarité en milieu ordinaire
Déficience auditive totale = cophose (perte moyenne de 120 dB) Aucune perception auditive La surdité totale, c’est-à-dire sans restes auditifs audelà de 500 Hz, est rare
Des enfants classés dans une même catégorie audiométrique peuvent obtenir des résultats différents dans la reconnaissance de la parole (entendre n’est pas comprendre) qui dépend de facteurs qui ne sont pas uniquement auditifs Besoin de compléter l’examen audiométrique tonal par un examen audiométrique vocal
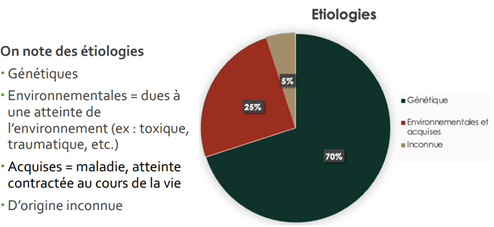
Surdité d’origine génétique : Soit syndromique = liées à d’autres syndromes Soit non syndromique dès la naissance dégénératives : surdités familiales progressives. Certaines de ces surdités n’apparaissent qu’à l’âge adulte
Transmission dominante ou récessive :Gêne dominant : si un parent a le gêne, risque de 50% de perte auditive chez l’enfant Gêne récessif : perte auditive ne se manifeste que si les deux parents ont le gêne récessif
Syndrome de Treacher Collins :Pathologie rare du développement crânio-facial,1 nouveau-né/50000 ,Malformations de sévérités très variables du visage, des oreilles et des yeux ,Conséquences : respiration, audition, vision + estime de soi u Traits du visage observés : menton et mâchoire peu développés et en retrait, pommettes très plates, paupières obliques vers le bas, os du nez peu développés, dents se chevauchent et mal implantées ,1/3 fente palatine, 4/5 aplasie d’oreille + déficit auditif Gêne dominant
Syndrome de Waardenburg ,Pathologie rare ,1-9/100.000 naissances, Apparition dès la petite enfance, Différents degrés de surdité, Malformation cardiaque, Caractéristiques physiques : Anomalies de pigmentation des yeux ,Anomalies de pigmentation des cheveux, Leucodermie congénitale, Synophridie ou hypertrichose des sourcils, Hypoplasie des ailes du nez Gêne dominant
Syndrome de Pendred :Pathologie rare, Caractéristiques : Malformation de l’OI ,Surdité congénitale bilatérale, Dysfonctionnement vestibulaire, Goitre thyroïdien : Apparait tardivement : adolescence ou âge adulte u Surdité présente dès la naissance ou durant les premières années de vie gêne récessif
Syndrome de Usher : Gêne récessif
Surdités acquises et environnementale :
Principales causes prénatales ;Toxiques : Alcool, drogues, tabac, prise de certains médicaments durant la grossesse Infectieuse : CMV (cytomégalovirus), toxoplasmose, … durant la grossesse Malformations congénitales (défauts formation in-utero)
Principales causes périnatales Souffrances fœtales aigües lors de l’accouchement (ex : anoxie) Ictère (jaunisse) Traumatismes
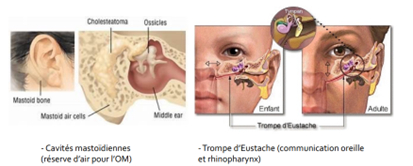
Etiologies dans l’enfance et à l’âge adulte Infectieuse : Méningites bactériennes, otites (dont OSM) Otospongiose : blocage de l’étrier dans la fenêtre ovale, chez l’adulte Traumatisme : sonore ou physique de l’oreille Tumorale Processus vasculaire (ex : AVC) Vieillissement (presbyacousie)
L’otite séro muqueuse (OSM) : Infection de l’oreille moyenne accompagnée de liquide séreux (ou muqueux) et d’une inflammation des muqueuses : Entraine une perte auditive de max 60 dB (surdité de transmission acquise) Concerne principalement le jeune enfant
Chez l’enfant ,La croissance de la Trompe d’Eustache ne se termine que vers 6-7 ans. Avant cela, elle est courte et droite, La mastoïde est peu développée, A répétition durant les premières années, les OSM entravent le développement du langage et sont une cause fréquente de retard de langage (niveau phonologique), Difficultés de concentration à l’école, enfants dits « peu attentifs ». A investiguer dans bilans logopédiques :10% des enfants âgés entre 2 et 5 ans présentent une perte de l’acuité auditive auditive asymptomatique (liée à la présence d’une OSM) , Se résorbe seule, avec un traitement ou des aérateurs transtympaniques (drains)
L’otospongiose : Trouble du métabolisme osseux : renouvellement osseux ne s’effectue pas correctement au niveau de l’oreille interne (os de mauvaise qualité réalisant des foyers otospongieux), Causes : pas encore bien établies, hérédité, + fréquente chez la femme, Se déclare entre 20 et 40 ans, intervention : Soit prothèse auditive, Soit chirurgie : remplacement de l’étrier
Traumatisme de l’oreille : Fatigue auditive. A partir de 85-90 dB, zone où le risque pour les oreilles est réel, Nature du risque dépend d’une combinaison de 3 facteurs : l’intensité du bruit, la durée de l’exposition au bruit, résistance de notre corps , Fatigue auditive = lorsque les cellules ciliées sont épuisées (impression de bouchon d’ouate, oreilles qui sifflent), Fatigue s’estompe d’elle-même lentement, Ex : ½h dans le bruit 10h pour récupérer totalement ses facultés auditives , Quand les cellules sont détruites : perte progressive de l’audition ,Perte irréversible
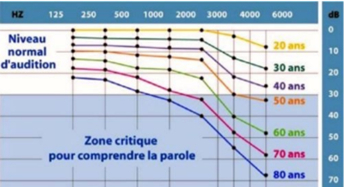
Presbyacousie : 1ère cause de surdité chez l’être humain : = surdité due au vieillissement : à peu près symétrique, prédomine sur les fréquences aigües (dans sa forme sensorielle = la + fréquente) Plaintes initiales : difficultés de compréhension de conversations dans le bruit (à table, en réunion, dans une fête) ,En chiffres : Perte de 3dB par décennie entre 40 et 55 ans et de 9 dB par décennie après 55 ans ,Concerne 65% des 70 ans et + et 80% des > 80 ans
Perte auditive avec l’âge
Types de presbyacousie
1. Sensorielle La + fréquente Due à atrophie de l’organe de Corti Atteinte des cellules ciliées externes et parfois aussi internes Perte des fréquences élevées Bilatérale et symétrique
2. Neurale Perte des cellules du ganglion spinal Discrimination des mots (audiométrie vocale) pas ok MAIS audiométrie tonale ok
3. Métabolique Atteinte de la strie vasculaire* = organe responsable de l’homéostasie (équilibre) cochlée Perte de toutes les fréquences courbe plate Forme plus familiale due à des pathologies vasculaires ou métaboliques
4. Conductive Due à rigidification de la membrane basilaire vibre moins bien Atteinte des hautes fréquences Forme plus rare
Causes de presbyacousie : En plus du vieillissement sain, il existe certains facteurs aggravants Métaboliques et vasculaires (ex : hypertension artérielle, diabète) Prédisposition génétique Environnementaux : exposition au bruit ++ Maladies otologiques
Dépistage de la presbyacousie : Plaintes de difficultés de conversation dans le bruit Difficultés de compréhension de son interlocuteur au téléphone Plainte que les gens « marmonnent » La difficulté à comprendre est augmentée lorsque la lecture labiale (LL) est impossible, Audiométrie tonale liminaire au casque : Atteinte symétrique fréquences aigües Surdité de perception + parfois surdité de transmission surajoutée + Audiométrie vocale : compréhension langage, ou adaptation prothèse auditive
Évolution de la presbyacousie : Au début Plainte de difficultés de compréhension de conversations dans le bruit Stade ultérieur Gêne conversationnelle même dans le calme Destruction de cellules ciliées (de + en +) Gêne pénible pour patient et entourage Demandes fréquentes de répéter les questions, augmentation du son de la TV, téléphone avec haut-parleur, Stade tardif En l’absence de traitement ou de prise en charge Phase de repli sur soi : ne participe plus aux conversations, s’isole et évite les situations où il pourrait être mis en difficulté de communication A tendance à faire semblant de comprendre
PEC de la presbyacousie : Pas de traitement afin d’éviter l’installation Eviter les traumatismes sonores Prévenir les maladies cardiovasculaires et métaboliques Appareils auditifs Réticence fréquente Actuellement possibilités appareils intra canalaires ou auriculaires (dans le canal auditif externe) Discrétion, non visible de face mais de profil Si perte auditive dépasse 50 dB, contour d’oreille indispensable Remarque : plus un appareil est miniaturisé, plus il perd de la puissance Besoin d’un appareil adapté aux impératifs de la surdité et non au côté esthétique, Conseil d’un appareillage bilatéral, affecte les deux oreilles, donne de meilleurs : Appareillage dit stéréophonique Seul problème limitant est d’ordre pécuniaire, Education de l’entourage Parler plus fort sans infantiliser Parler en face du patient pour permettre LL Une personne à la fois Eviter l’isolement de la personne
Rôle de la logo dans la PEC de la presbyacousie : Entrainement à la LL, qui est une aide complémentaire appréciable lorsque l’audition est basse, même en cas de port d’AA (appareil auditif) Complément intéressant aux aides auditives pour les surdités sévères ou profondes
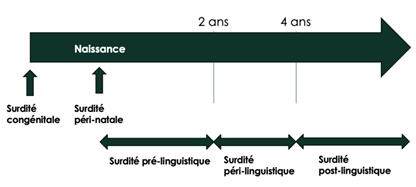

Surdité pré-linguistique : Ne peut pas s’appuyer sur ses connaissances préalables Aura besoin d’aide pour apprendre à communiquer
Surdité péri-linguistique : Apparait en pleine acquisition du langage Prise en charge nécessaire pour consolider les acquis et aider l’acquisition de nouveaux processus
Surdité post-linguistique : Enfant a déjà acquis les structures de la base du langage Il a appris à comprendre par la voie auditive et sait comment faire pour utiliser le langage à des fins de communication
Principales causes prénatales Toxique : Alcool, drogues, tabac, prise de certains médicaments durant la grossesse Infectieuse : CMV, toxoplasmose, … durant grossesse, Malformations congénitales, Syndromes génétiques
Principales causes périnatales : Souffrances fœtales aigües lors de l’accouchement, Ictère (jaunisse),Traumatismes
Principales causes post-linguistiques : Infectieuse : Méningites bactériennes, otites, Otospongiose, Traumatisme : sonore ou physique de l’oreille, Processus tumoral, Processus dégénératif, Processus vasculaire, Vieillissement (presbyacousie)
moyenne = Surdité de transmission . Oreille interne, Voies auditives = Surdité de perception + Surdité mixte + Surdité centrale + Surdité corticale ou verbale pure
1. Surdités de transmission Les surdités de transmission sont souvent acquises
Bouchon de cérumen dans le CAE, morceau de gomme, perles, purée, etc.= +- 20 dB de perte Otites (externes, otites séro-muqueuses (OSM), chroniques), Perforation du tympan = 40 dB de perte maximum, Traumatismes (accident, coup) de la chaine ossiculaire, Malformations congénitales (ex : aplasie de l’oreille moyenne, de l’oreille externe), Otospongiose, Passent souvent inaperçues. Ex : OSM chez le jeune enfant Peuvent entrainer : troubles de l’attention, du comportement, de troubles de la parole et/ou du langage oral, Elles sont souvent temporaires et se résolvent par médication, chirurgie, S’il n’est pas possible de « réparer », une amplification apportera un gain suffisant, La déficience auditive peut être associée à d’autres troubles Exemple : dans le cadre de syndromes (cf. ciavant pour des exemples), La surdité de transmission peut être associée à une surdité de perception = surdité mixte La perte moyenne peut alors dépasser les 60 dB

2. Surdités de perception = surdités neurosensorielles, Surdités de perception endocochléaires, Surdités de perception rétro-cochléaires
Surdité de perception endocochléaire :Atteinte uni ou bilatérale de l’oreille interne (cellules ciliées = CC) ,Pas de transformation des vibrations mécaniques en influx nerveux , + pertes qualitatives sous la forme de distorsions, Distorsions d’intensité : sons faibles non perçus en fonction de la perte quantitative et les sons forts sont gênants, Le patient passe rapidement du son « pas assez fort » à « trop fort » : sensation d’inconfort, Distorsions de fréquence : Nombre + important de CC sont excitées ,Discrimination fréquentielle moins bonne
Surdité de perception rétro-cochléaire :Atteinte uni ou bilatérale des voies nerveuses auditives, Surdité souvent accompagnée de vertiges car ce sont les mêmes voies nerveuses qui sont empruntées, Déficit auditif variable, peut être total
Etiologie des surdités de perception Cause principale = génétique +- 35% sont acquises : Toxique, Infectieuse, Traumatique (bruit fort ou répété, accident), Tumorale, Dégénérative, Vasculaire + surdités dont la cause est inconnue (Exemple : surdité brusque Surdité de perception unilatérale survenant brusquement sans cause apparente, souvent accompagnée d’acouphènes, parfois de vertiges On la suppose d’origine vasculaire ou virale Peut disparaitre en quelques jours, ou être définitive)
1. Surdités mixtes Atteintes à la fois à l’oreille moyenne (transmission) et l’oreille interne (perception) 4. Surdités centrales (ou surdités neurologiques) : Atteintes des voies centrales de l’audition, Troubles de l’intégration auditive du langage en + de la surdité, Origine souvent vasculaire, Peuvent être évolutives (ex : tumeurs)
5. Surdités corticales ou surdités verbales : pures Lésion du cortex temporal (dans lequel se trouvent aires auditives), Pathologie de type aphasique, Forme d’agnosie auditive spécifique au langage oral : la reconnaissance des signes sonores du langage n’est plus possible incompréhension du langage parlé (ne comprend plus ce qu’on lui dit oralement), impossibilité de répéter des mots et d’écrire sous dictée MAIS parole spontanée, lecture et écriture spontanées : OK, Pas de déficit sensoriel (capacités auditives intactes)
6. Surdités unilatérales : Peu d’impact sur le développement du langage et sur la communication de l’enfant, Conséquences sur : Perception sonore : -3 dB% audition binaurale Ne permet pas la localisation de la source sonore Incidence attentionnelle
Chapitre 4 : le dépistage des troubles de l’audition + méthodes d’évaluation de l’audition
Le dépistage quand et pourquoi ?
1. Objectifs du dépistage systématique
Novembre 2006 : dépistage systématique des troubles auditifs en région Wallonie-Bruxelles 1997 : en région flamande Concerne (janvier 2020) : 11 maternités : Bruxelles 34 maternités : Wallonie 59 maternités : Flandre
1.1. Repérer un plus grand nombre d’enfants que dans le cadre d’un dépistage qui ne concernait que les « enfants à risque » (ex : pathologie génétique, famille où la surdité est présente, maladies durant la grossesse de la mère, etc.)
1.2. Identifier les enfants présentant une surdité de perception (ou mixte) d’au moins 40 dB
1.3. Objectiver le + tôt possible la déficience auditive afin de commencer une PEC le + précocement possible
2. justification
1. Objectifs du dépistage systématique
Novembre 2006 : dépistage systématique des troubles auditifs en région Wallonie-Bruxelles 1997 : en région flamande Concerne (janvier 2020) : 11 maternités : Bruxelles 34 maternités : Wallonie 59 maternités : Flandre
1.1. Repérer un plus grand nombre d’enfants que dans le cadre d’un dépistage qui ne concernait que les « enfants à risque » (ex : pathologie génétique, famille où la surdité est présente, maladies durant la grossesse de la mère, etc.)
1.2. Identifier les enfants présentant une surdité de perception (ou mixte) d’au moins 40 dB
1.3. Objectiver le + tôt possible la déficience auditive afin de commencer une PEC le + précocement possible
2. justification de ce dépistage
2.1 La fréquence : Prévalence surdité congénitale bilatérale supérieure à 40 dB = 1 à 4 pour 1000 Prévalence + élevée dans la population à risque
2.2 Les épreuves comportementales (type « babytest », voir plus loin) du dépistage de la surdité du nouveau-né ne sont pas considérées comme fiables
2.3 Un dépistage durant le séjour en maternité favorise le repérage des enfants sourds et permet une PEC très précoce
Profiter de la période critique pour le développement de l’audition, Mise en place précoce : pour favoriser un bon dvlp du langage a :Appareillage ,Education et stimulations auditives .Favorise l’émergence d’une communication initiale entre le bébé et son entourage, étape indispensable au développement du langage, Mise en place d’un système de communication adapté si besoin, Prévenir les effets secondaires de la déficience auditive sur le dvlp de la personnalité
3 . contre-arguments
Crainte : l’annonce précoce d’une déficience auditive ne risque-t-elle pas de perturber la relation spontanée parents/enfants ? Est-on certain de la fiabilité des résultats ? Qu’en est-il du nombre de faux-positifs ? Avis différents quant à ce dépistage précoce systématique. Parents entendants vs. Parents sourds Toutes les surdités ne sont pas présentes dès la naissance. Il est donc plus important de sensibiliser les parents, personnels de crèche aux signes d’alerte. Un seul examen ne suffit pas pour faire le diagnostic de surdité chez l’enfant. Un bilan complet conduira à un résultat précis et fiable.
4 . Dépistage en Belgique
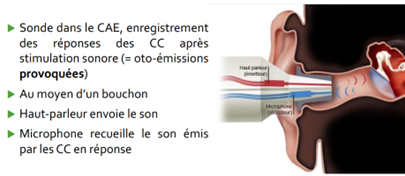
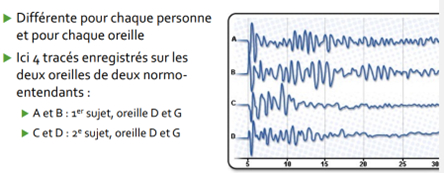
Si nouveau-né non à risque : Otoémissions provoquées (OEA) le 2 ou 3ème jour (mais possible à partir du premier jour légalement) Testing objectif Evaluation du fonctionnement de la cochlée Tuyau placé dans le CAE du bébé 1 son de basse fréquence envoyé dans oreille Mesure réponse de l’OI par les CC L’appareil montre le résultat instantanément : si test non concluant, 2ème dépistage réalisé le lendemain (+- 4ème jour), même technique Si ce 2ème test est non concluant : examen plus approfondi chez ORL Faux positifs : si cérumen, liquide, agitation du nouveau-né
Si nouveau-né à risque Examen approfondi par l’ORL : passage en filière diagnostique Otoscopie, potentiels évoqués auditifs (PEA, voir plus loin) Si déficience auditive confirmée : parents guidés vers centres de PEC (CRA) Si résultats normaux : nouveaux contrôles les mois et années qui suivent
5 . dépistage en France
Dépistage néonatal proposé depuis 2014, dans toutes les régions Deux tests possibles : Soit : OEA Soit : Potentiels évoqués auditifs (PEA) le 2ème jour (= électrodes placés à la surface de la peau recueillent une réponse des voies auditives à stimulation sonore) Le 2ème jour Test positif : nouveau test le lendemain et si positif, envoi en centre spécialisé
Méthode d’évaluation
1. Les méthodes subjectives 1.1 L’acoumétrie 1.2 L’audiométrie tonale liminaire 1.3 Audiométrie vocale 1.4 Audiométrie du jeune enfant : audiométrie comportementale 1.5 Audiométrie de l’enfant : audiométrie vocale 2. Les méthodes objectives 2.1 Impédancemétrie 2.2 Potentiels évoqués auditifs (PEA) 2.3 Oto-émissions acoustiques (OEA) 3. Les questionnaires parentaux
Les méthodes subjectives :
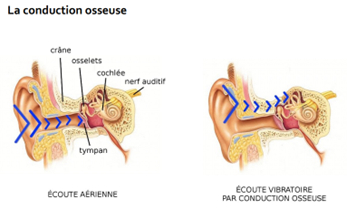
L’acoumétrie 1. Les méthodes subjectives Test permettant uniquement de déterminer le type de surdité (transmission/perception) mais pas de connaitre les pertes fréquence par fréquence Test au diapason contre l’oreille ou le crâne du sujet S’effectue en conduction aérienne et osseuse CA : percuter le diapason pour qu’il rentre en résonance et l’approcher du CAE de l’oreille à tester. L’onde sonore progresse via CAE et chaine tympano-ossiculaire vers la cochlée. CO : vibration trans-osseuse, diapason mis sur le rocher ou sur le front, stimule directement la cochlée
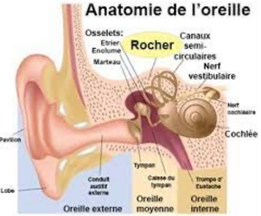
temporal, situé sur le côté du crâne, Os qui renferme l’oreille interne et l’oreille moyenne Recherche d’un Rinne acoumétrique = différence entre CA et CO Normal = CA > CO Surdité de transmission (ST) = CA < CO : système tympano-ossiculaire a perdu son rôle d’amplificateur Surdité de perception (SP) = CA > CO : système tympano-ossiculaire garde son rôle d’amplificateur
Autre application : Test de Weber : Diapason sur le front ou sommet du crâne .Sujet doit localiser le son :G ou D ? Normal = perçoit au milieu sans savoir où SP = localise côté de la meilleure cochlée, Stimulus partant du centre crâne, arrivera en même temps aux deux cochlées. La cochlée dominante (ayant le meilleur seuil auditif) donnera une perception auditive localisée de son côté. Cochlée avec seuils + abaissés ne fournira pas de sensation auditive. ST = localise côté oreille la + atteinte , Le son ne peut pas passer correctement par la chaine. Non déperdition de l’onde sonore qui donne un faux effet d’amplification comparé à l’oreille saine controlatérale
L’audiométrie tonale liminaire : Mesure de l’audition, Utilisation de tons (sons purs), Recherche des seuils
Mesure pour des fréquences déterminées : l’intensité minimale (seuil auditif) perçu par le sujet En CA et CO, chaque oreille séparément CA : seuils de 125 à 8000 Hz u CO : seuils de 250 à 4000 Hz But = Rechercher une perte auditive Ne jamais pratiquer l’audio sans examen ORL préliminaire
Recherche du seuil d’audition Différentes méthodes pour déterminer le seuil d’audition Seuil = pour chaque fréquence, le dernier niveau de dB HL auquel la personne entend encore Méthode du seuil ascendant : Début à 0 dB et 1000 Hz. Puis, augmentation par 5 dB, jusqu’à ce que le son soit perçu Seuil = intensité la + faible à laquelle le sujet perçoit le son. Méthode de seuil descendant : Début à 50 dB et 1000 Hz puis diminution par 5 ou 10 dB et augmentation par 5 dB u Seuil = intensité la + faible à laquelle le sujet perçoit le son u Possibilité d’utiliser une seule méthode
Méthode ascendante plus précise mais difficile pour le sujet qui n’entend pas pendant parfois longtemps. Méthode descendante plus simple pour le sujet mais risque de faux positifs. Méthode intermédiaire : méthode par encadrement. 2 ou 3 balayages avec alternativement méthodes ascendantes puis descendantes. Examiner d’abord la meilleure oreille ou par défaut l’oreille droite
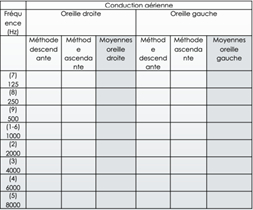
Recherche du seuil d’audition : report des seuils 1. Reporter les seuils dans un tableau pour chaque conduction et chaque oreille, en suivant chaque méthode 2. Calculer les moyennes pour chaque oreille. 3. Numéros dans tableau = ordre des fréquences testées
Recherche du seuil d’audition : report des seuils Reporter les seuils dans l’audiogramme. On y indique les valeurs moyennes pour chaque fréquence, par oreille. En respectant les codes :
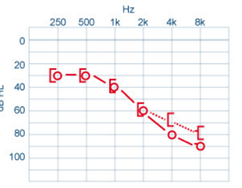
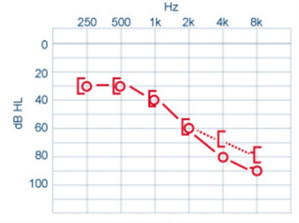
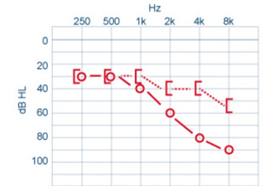
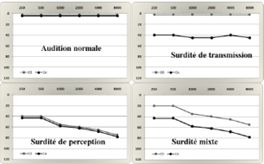
Surdité de perception u Pertes peuvent excéder 60 dB Perte ici prédomine sur sons aigus CA = CO ou CA > CO uDans l’exemple ci-joint : CA = CO – surdité moyenne de 1er degré
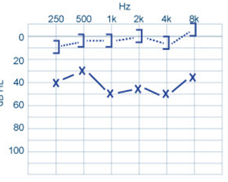
Surdité de transmission : Lésion oreille externe ou moyenne , Pas de perte > 60 dB (après le son passe par CO), CA < CO u Surdité moyenne : 1er degré
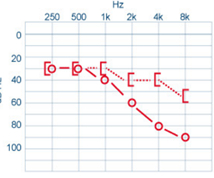
Surdité mixte Surdités associant la surdité de transmission à celle de perception Souvent CA < CO mais les 2 conductions montrent un déficit CA < CO - surdité moyenne
Le masking : Utilisé lors d’une différence > 15 dB entre les deux oreilles CA : les sons forts passent d’une oreille à l’autre par CO (dès 40 dB pour les fréquences inférieures à 1000 Hz et dès 60 dB pour les fréquences supérieurs à 1000 Hz) Donc, lors du testing d’une oreille, il faut assourdir l’oreille controlatérale Comment ? Par le masking Exemples de masking : Bruits blancs = bruit qui reprend toutes les fréquences Bandes de fréquences centrées sur le son testé Les intensités des masques varient selon certaines théories
L’audiométrie tonale en champ libre Principalement utilisée pour la mesure du gain d’un appareillage = audiométrie tonale sans casque avec appareil auditif Pourquoi ? Difficulté avec casque en cas d’appareil auditif : cause des sifflements de l’appareil auditif en raison du casque
1.3 L’audiométrie vocale : But = établir une courbe d’intelligibilité . Objectifs principaux. C’est une mesure plus « écologique » que des tons purs étant donné que l’on utilise des mots.. Permet également de mesurer le gain d’un appareillage étant donné que le but principal de ces appareils est la compréhension du langage.

Permet également de rendre compte de façon plus précise du champ auditif de la parole Permet une évaluation des capacités de : Catégorisation des traits distinctifs des phonèmes Traitements linguistiques et cognitifs du langage
Base = test d’intelligibilité à partir de mots dissyllabiques significatifs Les + utilisées sont : Listes de Fournier/liste de Lafon Fonctionnement général Listes de mots présentées au sujet dans 1 cabine Tâche = répétition des mots L’intensité de départ dépend de la perte auditive montrée en audiométrie tonale Au casque ou en champ libre, sans contexte Recherche du maximum d’intelligibilité + seuil d’intelligibilité
En + de l’audition, cela fait intervenir : Culture générale Connaissance de la langue Suppléance mentale Fatigue Capacités articulation du sujet Nécessite un niveau de langage suffisant
Attention troubles de langage dus à la surdité
Audition normale :Sujet capable de reconnaitre n’importe quel son de la parole, n’importe quelle combinaison de sons indépendamment du sens ,Sujet capable de répéter des mots et non-mots. Cette audition se rencontre : Chez le normo-entendant ,Déficience légère, Déficience moyenne du 1e groupe avec adaptation prothétique
Audition fonctionnelle :Sujet capable de reconnaitre et de comprendre des messages parlés déjà connus. Sujet s’aide du contexte ++. Concerne les personnes DA avec surdité moyenne du 2e groupe munies d’une bonne adaptation prothétique et ayant reçu un entrainement. En DA sévère : ce niveau peut être atteint mais + difficilement. En DA profonde, niveau atteinte si la personne a été implantée précocement
Audition résiduelle : La personne DA s’aide de la LL + prothèse pour comprendre le langage
1.4. Audiométrie tonale du jeune enfant : audiométrie comportementale
A. Naissance – 4-5mois : audiométrie comportementale précoce .Recherche de réactions globales du corps à des stimulations intenses : sons 60-90 dB HL. Pas de recherche de seuils mais de réactions
S’effectue en CA en champ libre (sans casque) et possibilité en CO, permet élimination surdités profondes et sévères, Demande capacités analyses et interprétations fines : difficile de savoir si le bébé réagit au son ou à autre chose, Risque d’erreurs important si bébé non réactif, peu éveillé ou au contraire très agité
Ex test : babymètre : audiomètre portatif générant des bruits blanc sur des fréquences graves (< 500Hz), moyennes (1000-2000Hz) et aigues (> 2000hz) , mis à 4-5 cm de l’oreille , noter les réactions
Jeux sonores Maati : peu utilisé : 4 cylindres bruits d’animaux : caractéristiques acoustiques précises (oiseau : 2750Hz et intensité à 2m 63/70 dB HL, Chat : F0 = 1000 Hz, intensité à 2m 66 dB HL, Mouton : F0 = 500 Hz, intensité à 2m 62 dB HL, Vache : F0 = 150 Hz, intensité à 2m 65 dB HL)
è Ces tests sont moins utilisés aujourd’hui. Les tests objectifs sont privilégiés.
5 mois – 18 mois : audiométrie comportementale conditionnée ; Principes = recherche réflexe d’orientation conditionnée (ROC), Maintien de l’attention auditive en utilisant une récompense visuelle, Besoin orientation réflexe vers la source sonore + capacités psychomotrices de tenir assis avec soutien (5-6 mois), CA : champ libre ou au casque et /ou CO
18-24 mois à 5 ans : « play audiometry » ou « audiométrie tonale ludique » : conditionner l’enfant à associer son/réponse motrice ludique (ex : pièce puzzle-anneaux à superposer, pièce en bois à placer sur un jeu, Casque/champ libre, Début à 500 Hz, augmentation par pas de 10 dB, Variable en fonction de l’ORL, Dès 5 ans : réponse bouton-poussoir comme un adulte
1.5 Audiométrie de l’enfant : audiométrie vocale
Vers 2 ans : prénom (test à voix nue) : Examinateur placé à 40 cm de l’oreille de l’enfant, hors de sa vue et l’appelle par son prénom en chuchotant, Si pas de réaction, essai à voix haute (voix normale, puis voix forte si nécessaire)
Vers 3 ans : utilisation d’un imagier : Désignation d’images (parmi des distracteurs) correspondant au nom donné, Mots à différentes intensités , mots : Proches sur le plan phonologique (maison-cochon-poisson), Parties du corps, animaux, Mots choisis en fonction du développement de l’enfant
Vers 4 ans : répétition de mots, mots : Listes de Lafon pour enfants, OU mots choisis selon le bagage lexical de l’enfants, Au casque ou champ libre, Attention : Retard de dvlp de langage chez l’eft sourd (profond-total). Test pas toujours applicable.
1. Les méthodes objectives
Examen ORL complet Otoscopie : permet de visualiser le conduit auditif externe, le tympan et le manche du marteau et d’y trouver d’éventuelles anomalies
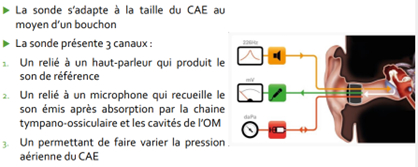
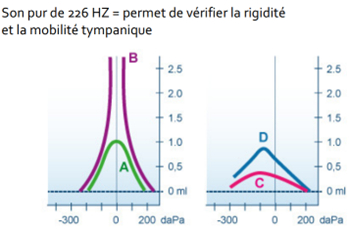
1.1 Impédancemétrie : Permet l’envoi de sons grâce à une sonde placée dans le conduit auditif externe, Calcul de la variation de pression au sein du conduit auditif externe, entrainant une vibration du tympan, La qualité de la vibration donne des informations sur sa mobilité, Une indication sur le type de surdité, Permet d’établir une corrélation entre le test auditif et l’impédancemétrie
1.1 Les potentiels évoqués auditifs (PEA) : Donnent des renseignements sur le fonctionnement du nerf auditif et des centres auditifs (voies et noyaux de relais) du tronc cérébral, Une électrode active placée sur le crâne permet d’enregistrer les potentiels évoqués du nerf auditif et du tronc cérébral (potentiels précoces I à V) et ceux des structures auditives supérieures thalamo-corticales (potentiels tardifs N et P)
1.3. Les oto-émissions acoustique
Chez le nouveau né : Belgique : OEA provoquées France : PEA Risque d’erreurs important Mais, pas de nécessité de participation du sujet
1. Les questionnaires parentaux
Questionnaires principaux cités dans la littérature : CHILD : « Children’s Home Inventory of Listening Difficulties », ELF : « Early Listening Function of infants and toddlers », Outils de validation pédiatrique avec la participation active des parents
ELF : Permet de détecter une surdité chez les nourrissons et les jeunes enfants, Noter les réactions de l’enfants à partir de 12 activités auditives réalisables dans l’environnement de l’enfant, En anglais uniquement
· Perceptions de sons ou sensations auditives qui ne sont pas causées par un bruit extérieur
· Son qui peut ressembler à : Un bourdonnement Un sifflement Un bruit blanc ou bruit de chute d’eau Un son de ligne à haute tension électrique Une pulsation = acouphène pulsatile
· Permanent Non masqué par l’environnement sonore Tendance à augmenter en fonction du bruit environnant Peut être accentué par l’alimentation
ou
· Intermittent Masqué par l’environnement sonore Facilement oublié Réapparait dans le calme et dérange Difficile lors de l’endormissement
· Peuvent apparaitre suite à un stress
· 80% des surdités sont associées à des acouphènes Présence fréquente d’hyperacousie
· Habituation pour 95% des patients, souffrance importante persistante pour 5%