Connaître les différents éléments du bassin maternel OIC-031-01-A

La ceinture pelvienne est un anneau ostéoarticulaire symétrique constitué de :
- 4 pièces osseuses :
- les 2 os coxaux,
- le sacrum,
- le coccyx ;
- 4 articulations, très peu mobiles :
- les 2 articulations sacro-iliaques,
- la symphyse pubienne,
- l'articulation sacrococcygienne.

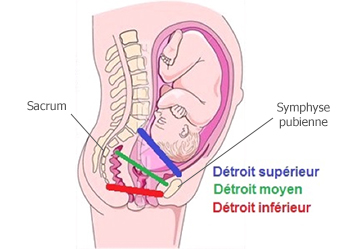
C'est le « cylindre d'engagement » de Demelin.
Ce cylindre est limité :
- En haut : par le détroit supérieur anatomique défini par le plan passant par le bord supérieur de la symphyse pubienne et par le promontoire.
- En bas : par le détroit supérieur obstétrical défini par le plan passant par les lignes innominées, le point rétropubien de la symphyse pubienne (margelle) et la face antérieure de la 1re pièce sacrée (S1).
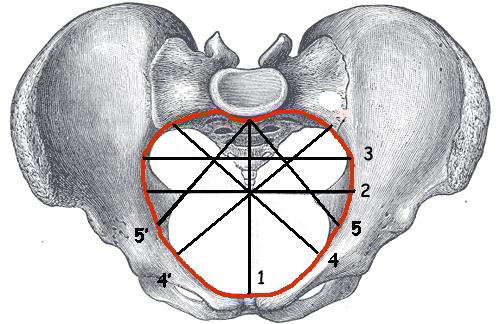
- Forme et orientation : Le DS est rétréci dans le plan sagittal par la saillie du promontoire, il a la forme d'un cœur de carte à jouer. On retiendra que l'axe du DS est oblique en arrière et en bas.
1 = Promonto-Rétro-Pubien (PRP) = 10,5 à 11 cm;
2 = Transverse médian (TM) ou utile = 12 cm à 12,5 cm;
3 = Transverse maximal = 13,5 cm;
4 et 4' = Diamètres obliques gauche et droit = 12,5 cm à 13 cm;
5 et 5' = diamètre sacro-cotyloïdien gauche et droit = 9 cm;

- Définition : Entre le cylindre d'engagement et l'orifice inférieur du bassin, l'excavation (ou canal pelvien) est formée par la face antérieure du sacrum et du coccyx et par la face postérieure du pubis.
- Détroit moyen (DM) : On distingue, à l'union du tiers inférieur et des deux tiers supérieurs, un plan oblique en bas et en avant passant par les deux épines sciatiques : c'est le détroit moyen (DM).
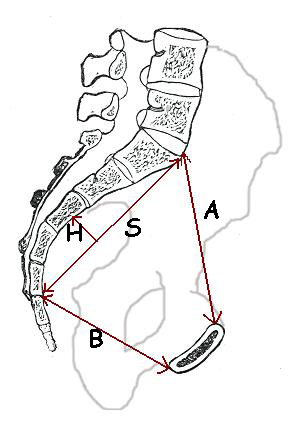
A = promonto-rétro-publien ; B = sous-sacro-sous-publien ; H = flèche sacrée ; S : corde sacrée

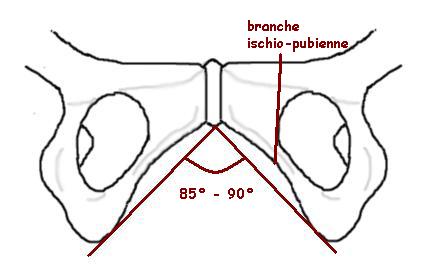
C'est l'orifice inférieur du canal pelvien, défini comme l'espace compris entre le plan du DM et les plans du DI. Cet espace est un prisme triangulaire :
- La face supérieure : est représentée par le plan du DM ;
- La face antérieure : oblique en bas et en arrière, joint le bord inférieur du pubis aux ischions en suivant les branches ischiopubiennes ;
- La face postérieure : oblique en haut et en arrière est déterminée par les 2 ischions et la pointe du coccyx.

Il est constitué par :
- Le vagin ;
- Le diaphragme pelvipérinéal : hamac musculotendineux qui comprend :
- un plan profond : faisceaux du muscle élévateur de l'anus et ligament sacrotubéral,
- un plan superficiel : muscles du périnée superficiel.
Connaître les repères du mobile fœtal OIC-031-02-A
Le fœtus, pelotonné sur lui-même, constitue un ovoïde à 2 pôles
Tête fœtale
La tête fœtale a une forme ovoïde dont la petite extrémité correspond au menton et la grosse à l'occiput.
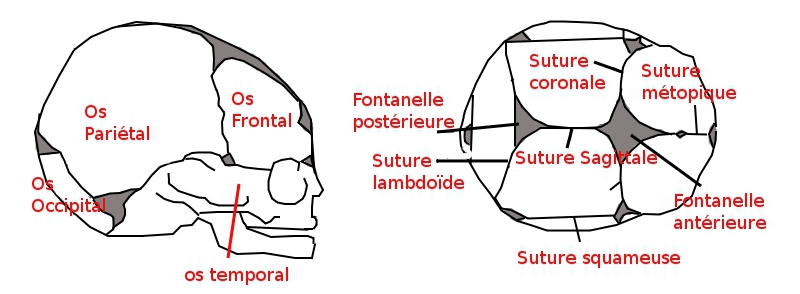
On décrit :
• la suture longitudinale ;
• sur cette suture longitudinale, se branchent deux autres sutures transversales :
– l'une antérieure,
– l'autre postérieure ;
• aux croisements de la suture longitudinale par ces deux dernières sutures, se trouvent deux fontanelles :
– la fontanelle antérieure ou bregma,
– la fontanelle postérieure ou lambda.
Corps Foetal
Des épaules au pied
Connaître les modifications de l'utérus liées à la grossesse et à l'accouchement OIC-031-03-A
L'utérus gravide comprend 3 parties : le corps, le segment inférieur (portion propre à la distension utérine de fin de grossesse) et le col (qui contient lui-même 2 orifices : un externe et l'autre interne).
L'utérus est constitué de trois tuniques :
• la séreuse
• la muqueuse transformée en caduques lors de la grossesse ;
• la musculeuse ou myomètre : les faisceaux de fibres musculaires lisses sont disposés en deux assises circulaires externe et interne de part et d'autre de la couche plexiforme dont les faisceaux enserrent de nombreux vaisseaux.
Sur l'utérus rétracté, la rétraction des fibres efface la lumière des vaisseaux, ce qui a pour effet de réduire l'hémorragie de la délivrance normale : c'est le phénomène des ligatures vivantes.
Connaître le rôle des contractions utérines et la manière de les surveiller OIC-031-04-A
La contraction utérine chez une femme enceinte (CU) est la force motrice de l'accouchement ; elle entraîne la dilatation du col utérin et la traversée de la filière pelvienne par le fœtus.
Moyens d'étude
L'étude mécanique de la CU est d'usage courant en obstétrique grâce aux moniteurs qui permettent les enregistrements simultanés du rythme cardiaque fœtal et des contractions utérines :
• la tocographie externe permet de noter la durée et la fréquence des CU ;
• la tocographie interne permet d'obtenir le tonus de base et la pression intra-utérine
Rôle et effets
Formation et ampliation du segment inférieur
Formation temporaire n'apparaissant qu'au 3e trimestre de la grossesse, le segment inférieur est développé entre le corps et le col aux dépens de l'isthme utérin: c'est la zone d'incision des césariennes segmentaires transversales.
Effacement et dilatation du col utérin
Les CU du travail entraînent :
• le raccourcissement du col jusqu’à l'effacement ;
• la dilatation s'effectue ensuite progressivement jusqu'à dilatation complète (10 cm).
Formation de la poche des eaux
Au cours du travail, les membranes se décollent. La poche des eaux ainsi constituée est la portion des membranes découverte par la dilatation du col.
Son rôle est double :
- protecteur contre les infections et les traumatismes
- mécanique d'aide à la dilatation cervicale.
Effets des CU sur le mobile fœtal
Sous l'effet des contractions utérines, le mobile fœtal va franchir les étages de la filière pelvigénitale :
• détroit supérieur ;
• excavation pelvienne ;
• détroit inférieur ;
• périnée.
Connaître les définitions des différents types d'accouchement OIC-031-05-A
Définitions des accouchements.
Accouchement = Ensemble des phénomènes qui conduisent à l'expulsion du fœtus et des annexes (placenta, liquide amniotique et membranes)
Accouchement eutocique ou normal = Accouchement qui aboutit par la seule influence des phénomènes naturels à l'expulsion de l'enfant par voie basse
Accouchement dystocique = C'est celui qui entraîne des difficultés ou des impossibilités d'accouchement par voie basse
Accouchement prématuré = Accouchement qui survient avant 37 SA
Connaître les différentes étapes de l'accouchement OIC-031-06-A
En fin de travail, on distingue plusieurs étapes de l’accouchement avec notamment la phase d’engagement du mobile fœtal, la phase de descente puis la phase d’expulsion appelée également phase de dégagement.
La femme peut pousser à chaque contraction utérine et se détendre entre celles-ci.
Au fur et à mesure des efforts expulsifs, la tête se fixe sous la symphyse puis elle se défléchit, laissant apparaître successivement les bosses frontales, les yeux, le nez, la bouche et le menton.
Une fois la tête dégagée, elle effectue une rotation de restitution spontanée. Une traction vers le bas permet de dégager l'épaule antérieure.
Puis une traction vers le haut permet de dégager l'épaule postérieure.
Le dégagement du reste du corps ne pose aucun problème.
Connaître la description des différentes étapes du travail OIC-031-07-B
Les 3 stade du travail.
1er stade du travail= Depuis le début du vrai travail jusqu'à la fin de la dilatation du col de l'utérus (dilatation cervicale)
2e stade du travail= Depuis la fin de la dilatation du col de l'utérus à la naissance de l'enfant (descente de la présentation et expulsion)
3e stade du travail= De la naissance de l'enfant jusqu'à l'expulsion du placenta (délivrance). La femme et le nouveau-né sont ensuite surveillés dans les 2 heures qui suivent la naissance.
Connaître les éléments de surveillance clinique de l'accouchement normal OIC-031-08-A
Interrogatoire
Il recueille les éléments suivants : gestité, parité, âge, aménorrhée, antécédents médicaux et chirurgicaux, antécédents gynécologiques et obstétricaux, déroulement et surveillance de la grossesse, maladies associées à la grossesse, résultats des examens prénatals, présence de métrorragies ou d’un écoulement liquidien génital.
Examen clinique général
On recherche les paramètres suivants : PA, fréquence cardiaque, température, poids, glycosurie et protéinurie.
Examen obstétrical
Palpation de l'abdomen
Elle apprécie la présentation fœtale longitudinale ou transversale par la recherche du pôle céphalique et du dos.
Mesure de la hauteur utérine (HU)
La HU est mesurée en dehors d'une CU.
Examen du périnée
Il recherche notamment la présence d'herpès, de cicatrices.
Toucher vaginal (TV)
Le TV, qui peut être réalisé toutes les heures, renseigne sur :
• le diagnostic de présentation et la variété de présentation ;
• le bassin osseux et des parties molles ;
• la présence ou non de membranes (état de la poche des eaux) ;
• l'état du col (le score de Bishop permet d'évaluer la maturation du col selon 5 critères : la dilatation, la longueur, la consistance, et la position du col utérin ainsi que la hauteur de la présentation fœtale).
Le TV permet de faire un partogramme pour surveiller l'évolution de la dilatation cervicale et la descente de la présentation :
• phase de latence
• phase active
État de la poche des eaux et du liquide amniotique
Elle se constitue en début de travail.
En cas de rupture prématurée des membranes, il n'existe pas de poche des eaux.
La rupture précoce des membranes nécessite une hospitalisation immédiate en raison des risques d'infection et de procidence du cordon.
Si les membranes sont rompues, il faut surveiller la couleur du liquide amniotique :
• normalement clair;
• dont la coloration en vert plus ou moins sombre par le méconium peut être un signe d'état fœtal non rassurant.
Tocographie
On apprécie les caractères des contractions utérines par la tocographie (durée, tonus de base, intensité, fréquence).
Les anomalies suivantes sont recherchées : hypocinésie, hypercinésie, hypotonie, hypertonie.
Surveillance du fœtus
Elle se fait principalement par la mise en place d'un cardiotocographe.
La surveillance du fœtus est continue pendant les 2 premières étapes du travail.
Il s'agit d'un enregistrement simultané du rythme cardiaque fœtal (RCF) et des contractions utérines.
Un tracé cardiotocographique normal pendant le travail se définit par :
• un RCF de base : 120 à 150 battements/min
• des oscillations
• des accélérations
• aucun ralentissement.
Engagement de la tête fœtale OIC-031-09-B
Définition
C'est le franchissement du DS par la plus grande circonférence de la présentation.
La présentation est alors dite engagée
Clinique
L'engagement est diagnostiqué grâce à l'interrogatoire, à l'inspection, à la palpation abdominale et au toucher vaginal.
Palpation abdominale
Toucher vaginal
Il recherche :
• le signe de Farabeuf : la tête fœtale est engagée quand seulement 2 doigts trouvent place entre le pôle céphalique fœtal et le plan sacrococcygien ;
• le signe de Demelin : la tête fœtale est engagée quand l'index introduit perpendiculairement à la face antérieure de la symphyse pubienne vient buter contre la présentation.
Il est également possible de déterminer la descente de la présentation par rapport au niveau des épines sciatiques (niveau 0). Si le sommet se trouve 1, 2, 3, 4, 5 cm au-dessus de ce niveau, on dit que la présentation se situe aux niveaux –1, –2, –3, –4 ou –5. Sous le plan des épines sciatiques, il s’agit des niveaux + 1, + 2, + 3, + 4 ou + 5.
Orientation de la tête fœtale OIC-031-10-B
On observera 4 variétés principales de position d'engagement (OIGA, OIDP, OIGP, OIDA) et 2 variétés accessoires (OIGT, OIDT)
Définition des présentations.
La présentation est la partie du fœtus qui prend contact avec le DS, s'y engage et évolue dans l'excavation pelvienne jusqu'à l'expulsion du fœtus.
Les variétés : OP (occipito-pubienne), OIGA (occipito-iliaque gauche antérieure), OIGT (occipito-iliaque gauche transverse), OIGP (occipito-iliaque gauche postérieure), OS (occipito-sacrée), OIDP (occipito-iliaque droite postérieure), OIDT (occipito-iliaque droite transverse) et OIDA (occipito-iliaque droite antérieure).
Connaître les mécanismes périnéaux du dégagement de la tête fœtale OIC-031-11-B
Définition de l’expulsion
C'est le 3e temps de la 2e étape de l'accouchement. Il commence quand la tête du fœtus est à la partie basse de l'excavation et se termine avec la naissance de l'enfant.
Physiologie du dégagement céphalique
Sur le plan dynamique, la poussée abdominale maternelle renforce la contraction utérine et l'envie de pousser est déterminée par le contact de la présentation avec le plancher pelvipérinéal.
On distingue 3 étapes au dégagement de la tête fœtale :
• distension du périnée postérieur
• distension du périnée antérieur
• dégagement de la présentation
Connaître les techniques de poussée et de dégagement OIC-031-12-B
Installation de la patiente
La surveillance des bruits du cœur fœtal et des contractions utérines est maintenue au moment de l'expulsion.
La vessie doit être vidée préalablement.
Technique de poussée
Les efforts expulsifs volontaires doivent être concomitants des CU. La patiente doit inspirer, souffler, puis inspirer, bloquer sa respiration, menton en avant et pousser efficacement vers le bas pendant toute la durée de la contraction.
On peut également utiliser la technique de la poussée en expiration.
La patiente doit se reposer et se détendre entre chaque CU en effectuant une respiration ample et profonde.
Technique du dégagement
Lorsque la tête commence son mouvement de déflexion. Le périnée bombe, l'opérateur va alors pouvoir contrôler l'expulsion.
Une main posée sur le sommet de la tête permet d’éviter une sortie brutale de celle-ci. La déflexion progressive de la tête fœtale permet à l'autre main de l'opérateur de rechercher le menton.
Quand la tête est sortie, il faut vérifier qu'il n'existe pas de circulaire du cordon.
Une fois la tête dégagée, elle effectue une rotation de restitution spontanée l'amenant dans une position adaptée par rapport à celle du dos et des épaules.
L'opérateur doit accentuer cette restitution afin de favoriser l’engagement et la descente de l’épaule postérieure.
L'opérateur tire ensuite doucement dans l'axe ombilico-coccygien, et lorsque l'épaule antérieure est fixée sous la symphyse, l'axe devient horizontal, l'épaule postérieure arrive à la fourchette vulvaire et l'épaule antérieure se dégage. On remonte alors l'enfant verticalement et antérieurement en surveillant le périnée pour dégager l'épaule postérieure.
Connaître les différents temps de la délivrance OIC-031-13-B
Définition
La délivrance est l'ensemble des phénomènes physiologiques qui aboutissent à l'expulsion du placenta et des membranes. Elle termine l'accouchement. La délivrance est le 3e temps de l'accouchement.
Physiologie
La délivrance évolue en trois temps.
1) Décollement
2) Expulsion
• le placenta se présente habituellement à l'orifice vulvaire par sa face fœtale (mode Baudelocque) ;
• parfois, la face maternelle ou l'un des bords apparaissent en premier (mode Duncan).
3) Hémostase
Elle est assurée :
• par la rétraction utérine
• par la thrombose des vaisseaux, mettant en jeu les facteurs de la coagulation.
Clinique
Réapparition des contractions utérines après une rémission clinique
– le fond utérin remonte au-dessus de l'ombilic,
– le cordon ombilical se déroule à la vulve, un peu de sang s'écoule,
Expulsion du placenta
– elle peut être spontanée, au cours d'un effort expulsif ou en empaumant le fond utérin
– après la délivrance, l'utérus constitue le globe de sécurité.
Respect du mécanisme physiologique
Il ne faut pas tirer sur le cordon, ou exécuter des manœuvres trop hâtives.
Examen du placenta
• Recherche d'un cotylédon aberrant
• Sur la face fœtale est noté le lieu d'insertion du cordon ; la présence de deux artères et d'une veine funiculaires est contrôlée.
• Sur la face maternelle, les cotylédons doivent se juxtaposer sans solution de continuité.
Une délivrance artificielle doit être réalisée en cas de placenta incomplet, d’hémorragie du post-partum immédiat, ou de non délivrance à 30 min.
Quatrième étape du travail
Pendant cette phase qualifiée de retour à la normale, la surveillance de l'accouchée doit être constante en salle de travail pendant 2 heures.
La surveillance porte sur la fréquence cardiaque, la PA, la rétraction utérine (hauteur et tonus utérin) et les pertes sanguines.
Une expression utérine sera effectuée 2 à 3 fois pendant cette période.
L'hémorragie du post-partum immédiat, définie par un volume de sang perdu supérieur ou égal à 500 ml, est l’une des causes les plus fréquentes de mortalité maternelle en France
Connaître les suites de couche normales OIC-031-14-A
Les suites de couches occupent toute la période qui s'étend de l'accouchement jusqu'à la réapparition des règles (retour de couches).
1. Involution utérine
L'utérus diminue de volume et réintègre la cavité pelvienne grâce à des contractions utérines (CU) infracliniques.
- Tranchées : Nom donné à ces CU lorsqu'elles sont douloureuses, un phénomène fréquent chez la multipare.
- Chronologie du volume : L'utérus reste gros et globuleux les 15 premiers jours. Il retrouve sa taille normale en 2 à 3 mois.
- Lochies : Écoulement sérosanguinolent physiologique. Ils sont sanglants les premiers jours puis s'éclaircissent progressivement.
- Facteurs d'influence : La vitesse de l'involution dépend de la prescription d'ocytociques et de la pratique ou non de l'allaitement maternel.
2. Dynamique du retour de couches
Le retour de couches désigne la reprise des menstruations après l'accouchement.
Sa chronologie varie selon le mode d'alimentation du nouveau-né.
En l'absence d'allaitement maternel
(Et sans traitement œstroprogestatif)
- Délai général : Survient vers le 45e jour du post-partum (courbe allant de 6 à 12 semaines).
- Petit retour de couches : Hémorragie physiologique de faible abondance. Elle survient parfois vers le 20e jour et dure 2 à 3 jours.
En cas d'allaitement maternel
- État utérin : L'endomètre garde un aspect régressif de repos.
- Délai général : Le retour de couches survient tardivement, en 4 à 6 mois.
- Après sevrage : Il se produit environ 40 jours (6 semaines) après l'arrêt définitif de l'allaitement.
- Risque de grossesse : Le premier cycle du retour de couches peut être ovulatoire.
3. Les 3 phases de reconstitution de l'endomètre
La régénération de la muqueuse utérine suit un calendrier strict sur 45 jours :
- Phase de régression (J1 à J5) : Dégénérescence et élimination de la caduque utérine.
- Phase de cicatrisation (J5 à J25) : Réparation initiale de la paroi utérine.
- Phase de prolifération (J25 à J45) : Croissance et maturation du nouvel endomètre sous l'effet des hormones.
4. Sécrétion lactée
Savoir prendre en charge une accouchée dans le post-partum immédiat OIC-031-15-A
Objectifs généraux du séjour en maternité
- Hémostase : Surveiller l'involution utérine et l'absence d'hémorragie.
- Nutrition néonatale : Contrôler et accompagner l'allaitement.
- Sécurité infectieuse & vasculaire : Prévenir et dépister les infections et les thromboses.
- Cicatrisation : Réaliser et suivre les soins du périnée.
- Éducation à la santé : Délivrer l'information médicale et les actions de prévention.
1. Involution utérine
- Objectif clinique : S'assurer d'un utérus rétracté et tonique, définissant le "globe de sécurité".
- Rythme : Contrôle clinique journalier obligatoire (palpation du fond utérin).
- Thérapeutique : Utilisation possible d'ocytociques pour favoriser cette rétraction.
2. Allaitement maternel
- Se référer à la question spécifique de votre cours.
3. Prévention des risques infectieux et thromboemboliques
La surveillance et la prophylaxie reposent sur des axes cliniques et thérapeutiques stricts :
Surveillance clinique standard
- Constantes : Suivi rigoureux des courbes de température et du pouls.
- Lochies : Examen macroscopique des écoulements vaginaux (odeur, couleur, abondance).
- Dépistage ciblé : Recherche active de signes cliniques d'infection (urinaire, endométrite, etc.).
Prophylaxie thromboembolique
- Mesure universelle : Lever précoce de l'accouchée.
- Biologie : Correction systématique d'une éventuelle anémie (facteur de risque et de fatigue).
- Selon le profil de risque :
- Bas de contention mécanique.
- Association possible avec un traitement anticoagulant (HBPM).
- Durée maximale de la prise en charge : jusqu'à 6 semaines en post-partum.
4. Soins du périnée
- Hygiène : Toilettes périnéales fréquentes.
- Milieu : Maintien au sec strict pour éviter la macération (favorable aux infections et retards de cicatrisation).
- Kinésithérapie : La rééducation pelvipérinéale n’est pas systématique d'emblée.
Savoir prescrire une contraception du post partum OIC-031-16-B
Le post-partum immédiat est une période propice pour aborder le problème du contrôle des naissances.
Il est à noter que 5,5 % du total des IVG en France surviennent dans les 6 mois qui suivent un accouchement
Quand commencer la contraception ?
La reprise de la fertilité est précoce après un accouchement et une contraception efficace doit être débutée au plus tard 21 jours après un accouchement
La contraception du post-partum est provisoire et devra être rediscutée au moment de la visite postnatale.
Choix d'une méthode contraceptive
Méthodes non médicalisées : Ogino et Knaus, Billing
D'une efficacité largement controversée en temps normal, leur utilisation dans le post-partum est à déconseiller fortement.
Barrières
L'activité sexuelle peut reprendre dès que le périnée est confortable et guéri et que le sang rouge clair a disparu.
L'utilisation des méthodes suivantes est possible :
• spermicides sous forme de crèmes, ovules, éponges ;
• préservatifs.
Le diaphragme est plus difficile à utiliser.
Contraception intra-utérine
L'insertion d'un DIU dans les jours qui suivent est sans danger et n'augmente pas les risques d'infection ou de perforation.
Il s'agit de la méthode idéale de contraception chez la femme qui allaite.
Contraceptifs hormonaux
Œstroprogestatifs (OP)
Les contraceptions OP ne doivent pas être prescrites dans les 6 semaines qui suivent un accouchement que la femme allaite ou non.
Les OP ayant été peu évaluées dans le contexte de l’allaitement, elles ne sont pas privilégiées dans ce contexte.
Microgestatifs
Ils sont prescrits en continu sans répercussions métaboliques ou systémiques.
Leurs inconvénients sont principalement des métrorragies et des spottings.
Ils ne modifient pas les paramètres de l’allaitement.
Implants progestatifs
L'implant peut être prescrit dans le post-partum immédiat, il n'interfère pas avec la lactation ; comme les microprogestatifs oraux, il n'occasionne pas de surrisque thromboembolique.
Stérilisation
Elle peut constituer une alternative à la contraception lorsque la femme, bien informée en amont, la souhaite. Le post-partum est propice et n'allonge pas le temps d'hospitalisation.
Elle peut se faire :
• au moment d'une césarienne ;
• dans les 24–48 heures après un accouchement non compliqué.
Contraception et allaitement
L’allaitement, même exclusif, n’assure pas une contraception suffisante.
Seul l’allaitement exclusif avec des conditions très précises (méthode MAMA) peut être utilisé à visée contraceptive sur une durée de 6 mois.