Pas de consensus, deux modèles principaux :
1) Réaction au stress osseux :
- Remodelage osseux inapproprié suite au stress répétitif.
- Microfissures rarement observées dans les biopsies (athlètes MTSS).
2) Traction du fascia tibial :
- Tension excessive des fléchisseurs plantaires et fascias sur le périoste tibial.
- Résultats contradictoires entre études de dissection.
Résumé :
- Pathologie complexe à étiologie multifactorielle.
- Prévalence élevée dans les populations sportives et militaires.
- Taux de récidive élevé et récupération longue.
- (Edama et al., 2017 ; Ohya et al., 2017 ; Winters et al., 2019 ; Brown, 2016 ; Naderi et al., 2020 ; Reinking et al., 2017).
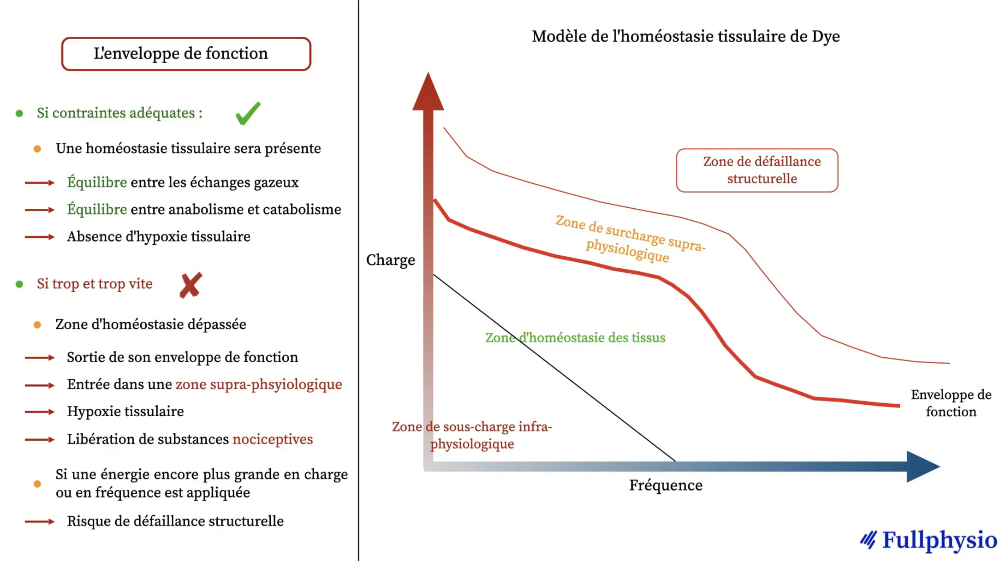
Modèle de l’homéostasie tissulaire de Dye
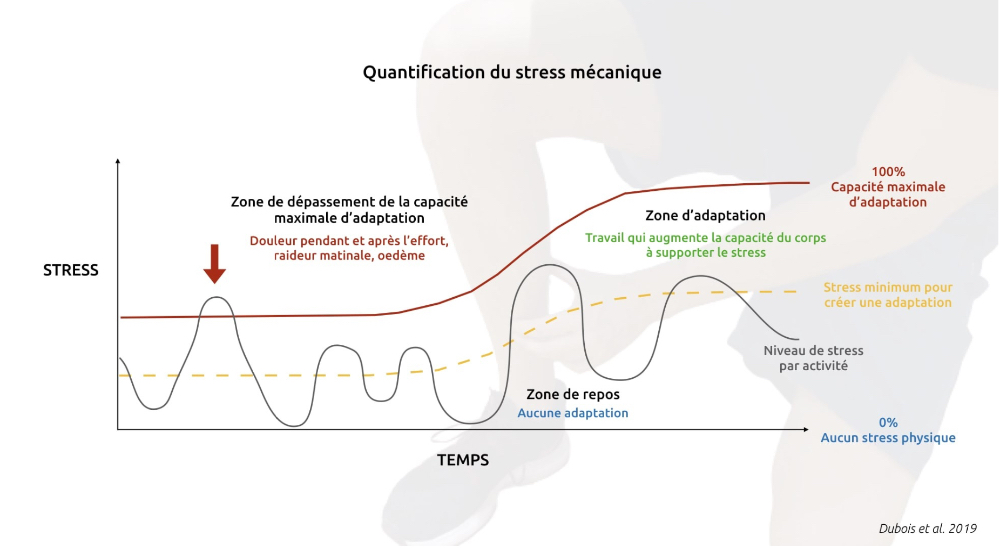
Quantification du stress mécanique
Résultats contradictoires :
- Stickley et al. (2009) : seul le fascia crural profond (DCF) s’insère sur le bord médial distal du tibia.
- Beck & Osternig (1994) : le soléaire serait la principale structure impliquée.
- Saxena et al. (1990) : le tibial postérieur (TP) pourrait être responsable.
- Brown (2016) : le soléaire et le FDL sont les plus probables.
- Nakamura et al. (2019) :
- FDL : 100 % d’attache sur le bord médial.
- Soléaire : attache plus importante chez les femmes.
Résultats contradictoires :
- Rathleff et al. (2011) : activité soléaire ↓, complexité EMG ↑.
- Yüksel et al. (2011) : force d’éversion ↑ → plus grande pronation.
- Saeki et al. (2017) : force du FHL ↑ chez coureurs avec ATCD de MTSS.
- Naderi et al. (2020) : activité EMG soléaire ↑ pendant absorption et propulsion.
- Madeley et al. (2007) : endurance fléchisseurs plantaires ↓ (p<0,001).
Résultats contradictoires :
- Akiyama et al. (2016) : modules de cisaillement ↑ pour GL, GM, soléaire, TA, long fibulaire.
- Saeki et al. (2018) : modules ↑ pour TP et FDL uniquement.
- Ohya et al. (2017) : cisaillement ↑ après course même chez sujets sains.
- ➡️ Étirements du TP et FDL = piste de prévention possible.
- Bouché & Johnson (2007) : contraction excentrique des fléchisseurs plantaires → tension du FDL.
- Stickley et al. (2009) : seul le FDL s’insère sur le bord médial.
- Brown (2016) : FDL s’insère sur le site douloureux typique du MTSS.
➡️ Peu de preuves, faible poids méthodologique des études.
- Anamnèse + examen physique = diagnostic clé.
- L’imagerie n’est pas discriminante.
- 32 % des athlètes MTSS ont une blessure concomitante (Winters et al., 2018).
- Fiabilité quasi-parfaite du diagnostic clinique.
Histoire et questionnaire
- Douleur à l’effort, diffuse le long du bord interne du tibia.
- Examen des facteurs aggravants, durée, évolution, ATCD, localisation, paresthésies…
- Douleur provoquée pendant ou après activité obligatoire pour MTSS.
- Délai de consultation souvent après plusieurs semaines ou mois.
- (Nwakibu et al., 2020 ; Mulvad et al., 2018 ; Winters et al., 2018).
Examen clinique
- Palpation du bord postéro-médial tibial sur ≥5 cm → douleur reconnaissable = MTSS.
- Si <5 cm ou non reconnaissable → envisager autre pathologie (ex : fracture de stress).
- Vérifier lésions adjacentes ou pathologies graves (gonflement, érythème…).
Diagnostic différentiel
1) Fracture de fatigue (SF) :
- Douleur après effort, possible fracture corticale.
- Test de saut : sensibilité 100 %, spécificité 54 %.
- Triade féminine : TCA, aménorrhée, ostéoporose.
- (Milgrom et al., 2020)
2)Syndrome des loges d’effort (CECS) :
- Douleur progressive pendant effort, soulagée à l’arrêt (<15 min).
- RLPP utile pour différencier MTSS/CECS.
- (Roscoe et al., 2015 ; Zimmermann et al., 2017 ; Nwakibu et al., 2020)
3) Compression nerveuse (NE) :
- Douleurs nocturnes ou au repos.
- Étiologies mécaniques ou dynamiques.
- (Lohrer et al., 2018 ; Edward et al., 2005 ; Brown, 2016)
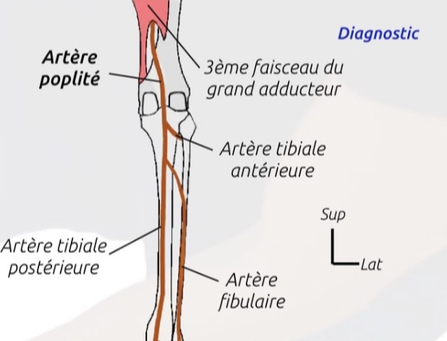
4) Syndrome de l’artère poplitée piégée (PAES) :
- Compression artérielle intermittente.
- Claudication à l’effort, souvent bilatérale.
- (Mendeley et al., 2016 ; Calanca et al., 2013)