Connaître le développement pubertaire normal OIC-049-01-A
Clinique pubertaire
Repères de la clinique pubertaire
Le développement pubertaire est marqué par des premiers signes physiques précis, dont l'apparition doit se situer dans des limites d'âge définies.
Chez la fille
- Le premier signe : Il s'agit du développement des seins, correspondant au stade S2 de Tanner (bourgeon mammaire).
- Limites d'âge : Le début de la puberté est considéré comme normal s'il survient entre 8 ans et 13 ans.
- La ménarche (premières règles) : Elle survient généralement 2 ans après l'apparition du stade S2. En moyenne, l'âge de la ménarche est de 12,5 ans.
Chez le garçon
- Le premier signe : Il s'agit du développement des testicules, correspondant au stade G2 de Tanner.
- Critères de mesure : On parle de début de puberté lorsque le volume testiculaire (VT) est supérieur à 4 ml ou que la longueur du grand axe est supérieure à 25 mm.
- Limites d'âge : Le début de la puberté est considéré comme normal s'il survient entre 9 ans et 14 ans.
S : seins
VT : volume testiculaire
La gynécomastie est fréquente et transitoire chez le garçon.
Le développement de la pilosité pubienne (P2) ou axillaire (A2) apparait secondairement au développement des seins chez la fille ou des testicules chez le garçon.
Tout développement d’une pilosité pubienne ou axillaire précédent le développement des seins chez la fille ou des testicules chez le garçon doit faire éliminer une pathologie surrénalienne (cf prémature pubarche ci-dessous)
Définir les termes suivants pubarche, thélarche et ménarche OIC-049-02-A
L’apparition d’une pilosité pubienne précoce isolée (prémature pubarche ou adrénarche) est liée le plus souvent à l’augmentation physiologique des androgènes surrénaliens autour de l’âge de 8 ans.
C’est un diagnostic d’élimination, qui nécessite d’avoir éliminé une production pathologique d’androgènes d’origine surrénalienne ou gonadique : hyperplasie congénitale des surrénales, tumeur surrénalienne, tumeur gonadique.
Le développement précoce et isolé des seins (absence de pilosité pubienne, absence d’accélération de la vitesse de croissance) avant 2 ans est souvent physiologique (prémature thélarche). Il n’est pas en rapport avec une activation de l’axe gonadotrope. C’est un diagnostic d’élimination, retenu après avoir évoqué une puberté précoce vraie.
Le terme ménarche désigne les premières règles.
Connaître la valeur moyenne de la croissance pubertaire OIC-049-03-B
L'accélération de la vitesse de croissance staturale débute dès les premiers signes pubertaires chez la fille (S2), de façon décalée chez le garçon (G3).
Le pic de croissance pubertaire moyen est de 20-25 cm chez les filles et 25-30 cm chez les garçons.
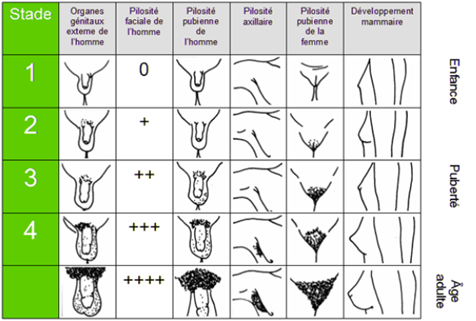
Connaître les différents stades de Tanner OIC-049-04-B
Stades de Tanner
Développement mammaire chez les filles (S)
- S1 : Absence de développement mammaire.
- S2 : Apparition d'un petit bourgeon mammaire avec élargissement de l'aréole.
- S3 : La glande mammaire dépasse la surface de l'aréole.
- S4 : Saillie de l'aréole et du mamelon sur la glande, formation d'un sillon sous-mammaire.
- S5 : Aspect adulte.
Développement des organes génitaux externes chez les garçons (G)
- G1 : Testicules et verge de taille infantile. Le volume testiculaire est inférieur à 4 ml (ou longueur < 25 mm).
- G2 : Volume testiculaire compris entre 4 et 6 ml (ou longueur entre 25 et 30 mm). C'est le signal du début de la puberté.
- G3 : Volume testiculaire entre 8 et 10 ml et accroissement de la verge.
- G4 : Volume testiculaire entre 12 et 15 ml avec une augmentation marquée de la taille de la verge.
- G5 : Aspect adulte.
Développement de la pilosité pubienne (P)
- P1 : Absence totale de pilosité.
- P2 : Quelques poils fins et longs sur le pubis.
- P3 : Pilosité plus sombre et frisée, située au-dessus de la symphyse pubienne.
- P4 : Pilosité de type adulte, triangulaire, mais n'atteignant pas encore la racine des cuisses.
- P5 : Aspect adulte. La pilosité s'étend à la racine des cuisses. La forme est triangulaire chez la femme et losangique (remontant vers l'ombilic) chez l'homme.
OGE : organes génitaux externes
Dessins Tanner Filles et Garçons
Connaître l'âge moyen de survenue de pic de croissance osseuse OIC-049-05-B
L'accélération de la vitesse de croissance staturale débute dès les premiers signes pubertaires chez la fille (S2), de façon décalée chez le garçon (G3). Le pic de croissance pubertaire moyen est de 20-25 cm chez les filles et 25-30 cm chez les garçons.
Connaître les mécanismes physiologiques de la puberté masculine et féminine OIC-049-06-B
Le déclenchement pubertaire est hypothalamique : réactivation de la pulsatilité de la GnRH (Gonadotropin Releasing Hormone). La GnRH stimule la sécrétion antéhypophysaire des gonadotrophines FSH (Follicle Stimulating Hormone) et LH (Luteinising Hormone). L'apparition de cette pulsatilité est modulée par des facteurs neuroendocriniens et périphériques, notamment la leptine produite par le tissu adipeux, des facteurs génétiques, ethniques, l'état nutritionnel, ou des pathologies intercurrentes.
Chez le garçon, la FSH est responsable de la croissance du volume testiculaire, la LH stimule la production de testostérone à l'origine du développement des caractères sexuels secondaires (verge, pilosité) ainsi que les modifications musculo-squelettiques.
Chez la fille, la LH et la FSH entraînent l'activation ovarienne et la production d'œstrogènes à l'origine du développement mammaire, utérovaginal et des OGE, puis l'apparition des premières règles (ménarche).
La pilosité pubienne est liée à la production d'androgènes gonadiques et surrénaliens.
L'augmentation des hormones sexuelles augmente la fréquence et de l'amplitude des pics de sécrétion d'hormone de croissance (GH), la vitesse de croissance staturale s'accélère (pic de croissance pubertaire).
Le déclenchement pubertaire est hypothalamique : réactivation de la pulsatilité de la GnRH (Gonadotropin Releasing Hormone). La GnRH stimule la sécrétion antéhypophysaire des gonadotrophines FSH (Follicle Stimulating Hormone) et LH (Luteinising Hormone). L'apparition de cette pulsatilité est modulée par des facteurs neuroendocriniens et périphériques, notamment la leptine produite par le tissu adipeux, des facteurs génétiques, ethniques, l'état nutritionnel, ou des pathologies intercurrentes.
Chez le garçon, la FSH est responsable de la croissance du volume testiculaire, la LH stimule la production de testostérone à l'origine du développement des caractères sexuels secondaires (verge, pilosité) ainsi que les modifications musculo-squelettiques.
Chez la fille, la LH et la FSH entraînent l'activation ovarienne et la production d'œstrogènes à l'origine du développement mammaire, utérovaginal et des OGE, puis l'apparition des premières règles (ménarche).
La pilosité pubienne est liée à la production d'androgènes gonadiques et surrénaliens.
L'augmentation des hormones sexuelles augmente la fréquence et de l'amplitude des pics de sécrétion d'hormone de croissance (GH), la vitesse de croissance staturale s'accélère (pic de croissance pubertaire).
Le déclenchement pubertaire est hypothalamique : réactivation de la pulsatilité de la GnRH (Gonadotropin Releasing Hormone). La GnRH stimule la sécrétion antéhypophysaire des gonadotrophines FSH (Follicle Stimulating Hormone) et LH (Luteinising Hormone). L'apparition de cette pulsatilité est modulée par des facteurs neuroendocriniens et périphériques, notamment la leptine produite par le tissu adipeux, des facteurs génétiques, ethniques, l'état nutritionnel, ou des pathologies intercurrentes.
Chez le garçon, la FSH est responsable de la croissance du volume testiculaire, la LH stimule la production de testostérone à l'origine du développement des caractères sexuels secondaires (verge, pilosité) ainsi que les modifications musculo-squelettiques.
Chez la fille, la LH et la FSH entraînent l'activation ovarienne et la production d'œstrogènes à l'origine du développement mammaire, utérovaginal et des OGE, puis l'apparition des premières règles (ménarche).
La pilosité pubienne est liée à la production d'androgènes gonadiques et surrénaliens.
L'augmentation des hormones sexuelles augmente la fréquence et de l'amplitude des pics de sécrétion d'hormone de croissance (GH), la vitesse de croissance staturale s'accélère (pic de croissance pubertaire).
Définir la puberté précoce et la puberté avancée OIC-049-09-A
La puberté précoce est une situation pathologique, définie par un développement mammaire avant l'âge de 8 ans chez une fille ou une augmentation du volume testiculaire avant l'âge de 9 ans chez un garçon.
La puberté avancée (entre 8-9 ans chez la fille et 9-11 ans chez le garçon) est une situation limite qui survient à un âge non précoce mais qui peut entraver le pronostic de taille adulte.
Données de l’interrogatoire : âges pubertaires des parents et de la fratrie, âge de la ménarche de la mère, tailles parentales avec calcul de la taille cible génétique, antécédent familial ou personnel (RCIU, antécédents neurologiques, adoption, neurofibromatose de type 1 (NF1)), signes visuels ou signes d'HTIC (céphalées, nausées, vomissements matinaux), analyse de la vitesse de croissance (courbe).
Examen clinique : Examen complet, stade pubertaire (Tanner), taches cutanées, signes d’hyperandrogénie (acné, hirsutisme, hyperséborrhée, hypertrophie clitoridienne).
Savoir interpréter une courbe de croissance OIC-049-11-A
Calculer la vitesse de croissance annuelle, mesurer l’IMC
Connaître l'épidémiologie de la puberté précoce OIC-049-12-B
La puberté précoce est beaucoup plus souvent centrale, et bien plus fréquente chez les filles que chez les garçons (environ 1000 pubertés précoces centrales en France par an chez des filles, et 100 chez des garçons). La puberté précoce est le plus souvent idiopathique chez la fille et organique chez le garçon.
1. Pubertés Précoces Centrales (Dépendantes de la GnRH)
Ces pubertés sont liées à une activation prématurée de l'axe hypothalamo-hypophysaire.
- Processus intracrânien :
- Causes tumorales : Gliome du chiasma (associé ou non à une neurofibromatose de type 1 - NF1), hamartome hypothalamique.
- Causes non tumorales : Hydrocéphalie, kyste arachnoïdien.
- Causes séquellaires :
- Antécédents de méningite ou d'encéphalite.
- Séquelles d'une irradiation crânienne (radiothérapie).
- Causes idiopathiques :
- Il s'agit d'un diagnostic d'élimination (aucune cause organique retrouvée). C'est la situation la plus fréquente, surtout chez la fille.
2. Pubertés Précoces Périphériques (Indépendantes de la GnRH)
Ici, la production d'hormones sexuelles ne vient pas du cerveau, mais directement des glandes (gonades ou surrénales).
- Origine Ovarienne ou Testiculaire :
- Syndrome de McCune-Albright (associant souvent taches café-au-lait et dysplasie fibreuse des os).
- Chez la fille : Kyste ovarien fonctionnel, tumeur de la granulosa.
- Chez le garçon : Testotoxicose (activation autonome des cellules de Leydig).
- Origine Surrénalienne :
- Entraîne une hyperandrogénie (pilosité, acné) sans activation de l'axe gonadotrope (pas d'augmentation du volume testiculaire ou mammaire harmonieuse).
- Tumeur : Corticosurrénalome (tumeur de la glande surrénale).
3. Autres Causes et Facteurs
- Exogènes : Prise accidentelle ou exposition à des hormones (médicaments, pommades).
- Environnementales : Rôle des perturbateurs endocriniens.
- Génétiques : Mutations spécifiques activatrices de la puberté.
Connaître les étiologies précises des pubertés précoces OIC-049-14-B
1. Pubertés Précoces Centrales (Dépendantes de la GnRH)
Ces pubertés sont liées à une activation prématurée de l'axe hypothalamo-hypophysaire.
Processus intracrânien :
- Causes tumorales : Gliome du chiasma (associé ou non à une neurofibromatose de type 1 - NF1), hamartome hypothalamique.
- Causes non tumorales : Hydrocéphalie, kyste arachnoïdien.
Causes séquellaires :
- Antécédents de méningite ou d'encéphalite.
- Séquelles d'une irradiation crânienne (radiothérapie).
Causes idiopathiques :
- Il s'agit d'un diagnostic d'élimination (aucune cause organique retrouvée). C'est la situation la plus fréquente, surtout chez la fille.
2. Pubertés Précoces Périphériques (Indépendantes de la GnRH)
Ici, la production d'hormones sexuelles ne vient pas du cerveau, mais directement des glandes (gonades ou surrénales).
Origine Ovarienne ou Testiculaire :
- Syndrome de McCune-Albright (associant souvent taches café-au-lait et dysplasie fibreuse des os).
- Chez la fille : Kyste ovarien fonctionnel, tumeur de la granulosa.
- Chez le garçon : Testotoxicose (activation autonome des cellules de Leydig).
Origine Surrénalienne :
- Entraîne une hyperandrogénie (pilosité, acné) sans activation de l'axe gonadotrope (pas d'augmentation du volume testiculaire ou mammaire harmonieuse).
- Tumeur : Corticosurrénalome (tumeur de la glande surrénale).
3. Autres Causes et Facteurs
- Exogènes : Prise accidentelle ou exposition à des hormones (médicaments, pommades).
- Environnementales : Rôle des perturbateurs endocriniens.
- Génétiques : Mutations spécifiques activatrices de la puberté.
Connaître le bilan biologique à prescrire en cas de puberté précoce avérée OIC-049-15-B
Stéroïdes sexuels : testostérone chez le garçon, œstradiol peu contributif chez la fille
Inhibine B (frein de la puberté) : augmentation au cours de la puberté chez le garçon.
Gonadotrophines : FSH et LH de base et après stimulation (test au LH-RH/GnRH). Permet le diagnostic et distingue puberté précoce centrale (LH détectable, pic LH) et périphérique (LH indétectable)
Âge osseux : appréciation de la maturation osseuse (début pubertaire=sésamoïde à 11 ans chez les filles et 13 ans chez les garçons). Il est le plus souvent avancé dans les pubertés précoces
Définir le retard pubertaire du garçon et de la fille OIC-049-16-A
Le retard pubertaire est défini par l’absence de développement mammaire après l'âge de 13 ans chez une fille ou d’augmentation du volume testiculaire après l'âge de 14 ans chez un garçon.
Données de l’interrogatoire : âges pubertaires des parents et de la fratrie, âge de la ménarche de la mère, tailles parentales avec calcul de la taille cible génétique, antécédent familial d’infertilité, de trouble de l’odorat (anosmie), antécédent personnel de maladie chronique, de cryptorchidie ou micropénis (reflet de l’expression congénitale), signes visuels ou signes d'HTIC, ralentissement/cassure staturale (courbe), anosmie, signes digestifs.
Examen clinique : stade pubertaire (Tanner, noter taille du pénis, cryptorchidie), dysmorphie, taches cutanées, vitesse de croissance et IMC (courbe), examen complet
Connaître le bilan biologique à prescrire en cas de retard pubertaire OIC-049-18-B
Stéroïdes sexuels : testostérone chez le garçon, œstradiol chez la fille
Gonadotrophines : FSH et LH de base (test de stimulation inutile), distinguent les retards pubertaires centraux/retard pubertaire simple (FSH et LH basses) et périphérique (FSH et LH élevées)
Autres hormones antéhypophysaires : TSH, T4L, IGF-1, cortisol, prolactine (éliminer une insuffisance antéhypophysaire multiple)
IgA anti-transglutaminase et IgA totales
Ionogramme sanguin, urée et créatinine.
En cas d’hypogonadisme central : IRM hypothalamo-hypophysaire et des bulbes olfactifs;
En cas d’hypogonadisme périphérique : caryotype sanguin (recherche de syndrome de Turner chez la fille et de syndrome de Klinefelter chez le garçon)
La puberté retardée est plus fréquente chez les garçons que chez les filles. La puberté retardée est le plus souvent d’origine idiopathique chez le garçon (retard pubertaire simple avec souvent antécédents de retard pubertaire familial) et organique chez la fille.
1. Retards Pubertaires Centraux (Hypogonadisme hypogonadotrope)
Le problème se situe au niveau de la commande cérébrale. Les hormones pilotes (LH et FSH) ne sont pas sécrétées en quantité suffisante pour réveiller les gonades.
Causes Acquises
- Tumorales : Présence d'une tumeur dans la région du cerveau, principalement le craniopharyngiome.
- Fonctionnelles : La puberté est "mise en pause" par l'organisme en raison d'une dénutrition (anorexie mentale), d'un sport de haut niveau ou d'une maladie chronique (maladie de Crohn, insuffisance rénale, etc.).
Causes Congénitales et Génétiques
- Syndrome de Kallmann : Déficit hormonal associé à une perte de l'odorat (anosmie).
- Hypogonadisme hypogonadotrope isolé : Sans troubles de l'odorat.
- Panhypopituitarisme : Déficit de l'ensemble des hormones produites par l'hypophyse.
Retard Pubertaire Simple
- C’est une variante physiologique du développement (souvent héréditaire).
- Il s'agit d'un diagnostic d'élimination : on ne le confirme qu'après avoir exclu une pathologie.
2. Retards Pubertaires Périphériques (Hypogonadisme hypergonadotrope)
Le cerveau envoie bien les signaux de commande (LH et FSH sont élevées), mais les gonades (ovaires ou testicules) sont défaillantes et ne répondent pas.
Chez la fille (Insuffisance ovarienne)
- Syndrome de Turner (caryotype 45,X) : C'est la cause génétique principale à rechercher systématiquement chez une fille présentant un retard pubertaire et/ou une petite taille.
Chez le garçon (Insuffisance testiculaire)
- Syndrome de Klinefelter (caryotype 47,XXY) : Présence d'un chromosome X surnuméraire entraînant un défaut de fonctionnement des testicules.
Autres causes : Séquelles de traitements lourds (chimiothérapie, radiothérapie génitale) ou anomalies de formation des organes génitaux.
Courbe de croissance précocité pubertaire OIC-049-20-B

- Développement mammaire et accélération de la vitesse de croissance à l’âge de 7 ans, patiente P2S2R0 Suspiçion de puberté précoce
Photographies : prématuré thélarche OIC-049-21-B
La prémature thelarche typique des filles de moins de 2 ans débute le plus souvent en période périnatale, le développement mammaire évoluant assez peu par la suite.
Si doute, une simple échographie pelvienne retrouvant des organes génitaux internes prépubères permet d'évoquer le diagnostic de prémature thelarche isolée
Photographies : adrénarche OIC-049-22-B
Photographies : puberté précoce chez la fille OIC-049-23-B
Connaître l'indication des examens d'imagerie devant une puberté anormale OIC-049-24-B
- Puberté pathologique périphérique : échographie pelvienne chez la fille
- Puberté précoce centrale: IRM cérébrale à la recherche d’une tumeur touchant la région hypothalamo-hypophysaire
Échographie pelvienne chez la fille pour éliminer une tumeur/kyste ovarien(ne) et mesure de la longueur utérine (si> 35 mm, imprégnation oestrogénique=début pubertaire).
La radio du poignet a pour objectif de mesurer l'âge osseux
Connaître les éléments d'interprétation d'un âge osseux sur une radiographie de poignet OIC-049-26-B
Âge osseux : appréciation de la maturation osseuse (début pubertaire=sésamoïde à 11 ans chez les filles et 13 ans chez les garçons).
Il est le plus souvent avancé dans les pubertés précoces.
La déviation standard de cette évaluation radiographique est de plus ou moins deux ans.


