Connaître les 2 étiologies les plus fréquentes de tuméfaction pelvienne OIC-044-01-A
Les deux tuméfactions pelviennes les plus fréquentes chez la femme sont (Masse pelvienne) (Distension abdominale) (Masse abdominale) :
- Le fibrome utérin = meme chose que myome
- Le kyste de l'ovaire
Attention : ne pas oublier la grossesse à laquelle il faut toujours penser chez une femme en période d'activité génitale.
Connaître les autres causes de tuméfaction pelvienne OIC-044-02-A
Autres causes de tuméfaction pelvienne (en dehors des fibromes utérins et des kystes ovariens) :
- Grossesse avancée
- Tumeur bénigne de l’utérus (adénomyose)
- Tumeur maligne de l’utérus (cancer endomètre, sarcome)
- Tumeur bénigne annexielle (hydrosalpinx, hématosalpinx, pyosalpinx, endométriose)
- Tumeur maligne annexielle (cancer de l’ovaire ou de la trompe)
- Tumeur bénigne ou maligne du colon
- Tumeur rétropéritonéale (sarcome, cancer urologique, anévrysme artériel)
- Carcinose péritonéale, ascite
Fréquence des fibromes et des kystes ovariens bénins OIC-044-03-B
Fibrome utérin
C'est la plus fréquente des tumeurs de l'utérus qui concerne 20 à 30 % des femmes de plus de 35 ans.
Environ 50 % des fibromes sont asymptomatiques et sont découverts au cours d'un examen gynécologique systématique, d'une échographie ou d'une autre d'imagerie pelvienne.
Kyste ovarien organique ou fonctionnel
Dans plus de 50 % des cas, le kyste de l'ovaire est asymptomatique, et est découvert lors d'un examen clinique ou d'une échographie réalisée pour une autre raison. Il peut être découvert à l'occasion d'une complication.
Les kystes fonctionnels de l'ovaire constituent la plus fréquente des tuméfactions pelviennes de la femme en période d'activité génitale. Ils correspondent à des kystes folliculaires ou à des kystes lutéiniques (du corps jaune) dont la régression est le plus souvent spontanée.
Les kystes organiques sont le plus souvent bénins, 20%des tumeurs ovariennes organiques sont malignes ou borderline, et le risque de cancer augmente avec l'âge
Connaître les symptômes et les éléments de l'examen clinique liés aux fibromes OIC-044-04-A
Symptômes
- Ménorragies.
C'est le principal signe révélateur et le plus pathognomonique.
Les règles sont augmentées en durée et en abondance.
Ces hémorragies sont parfois directement en rapport avec le fibrome s'il est sous-muqueux, mais résultent aussi des modifications de la cavité utérine qui est agrandie par les myomes interstitiels altérant la contractilité du myomètre. Parfois, l'hyperplasie endométriale est associée dans un contexte d'insuffisance lutéale et majore les saignements.
- Métrorragies
Elles sont rarement isolées. Le plus souvent, il s'agit de méno-métrorragies
- Syndrome de masse pelvienne
Il peut se traduire par :
• Une pesanteur pelvienne ou des signes de compression des organes de voisinage (pollakiurie par irritabilité vésicale ou constipation par compression digestive.
• La perception par la femme d'une masse pelvienne d'apparition progressive allant en augmentant sans pourtant de douleur vraie, ou augmentation du volume de l'abdomen pour certaines.
• Parfois des douleurs pelviennes plus importantes liées à des complications des myomes ou à une adénomyose associée, ou encore à des troubles vasculaires associés.
- Dysménorrhée
Elle peut être liée à un fibrome du col ou de l'isthme gênant l'évacuation du flux menstruel.
Examen physique
- Examen au speculum
Recherche et quantifie l’abondance du saignement
- Toucher vaginal
Il faut essayer de sentir une masse et de la localiser à l'utérus ou non.
Le toucher est bimanuel avec la main abdominale pour voir la mobilisation de la masse.
Utérus globalement augmenté de volume
Un utérus globalement augmenté de volume correspond le plus souvent à un ou à des fibromes interstitiels ou sous-séreux (dimensions à évaluer, régularité des contours ou existence de voussures qui déforment ses contours).
Il faut cependant savoir reconnaître un utérus gravide augmenté de volume et mou dans un contexte de retard de règles.
De même, il ne faut pas se laisser abuser par un globe vésical et toujours examiner les patientes après les avoir fait uriner.
La masse est mesurée par rapport à l'ombilic.
Masse latéro-utérine
Elle est dépendante de l’utérus :
– Car elle est en continuité avec lui, non séparée de lui par un sillon et elle transmet ainsi à la main abdominale les mouvements imprimés au col utérin par les doigts vaginaux et vice versa.
– Le toucher vaginal précise sa taille approximative et la régularité de ses contours si la patiente est mince.
– Elle correspond le plus souvent à un fibrome sous-séreux sessile dont les contours sont réguliers mais il peut s'agir d'une autre pathologie adhérente à l'utérus (cancer de l'ovaire, endométriose, bloc adhérentiel infectieux).
Dans ce cas, cette masse est plus volontiers irrégulière.
- Examen abdominal
Permet de palper le pôle supérieur de la tuméfaction quand elle est de grande taille et en précise alors la régularité des contours.
Connaître les principales complications des fibromes OIC-044-05-B
- Complications hémorragiques
Un fibrome sous-muqueux peut être responsable d'une hémorragie plus importante (surtout en présence d'un dispositif intra-utérin), pouvant entraîner une anémie microcytaire hyposidérémique.
Les autres formes topographiques des fibromes (sous-séreux et interstitiels) sont rarement à l'origine de saignements hémorragiques.
- Complications douloureuses
La nécrobiose aseptique d'un fibrome est la principale cause des douleurs en cas de fibrome.
Elle est secondaire à l'ischémie du fibrome et se caractérise par :
• Des douleurs pelviennes pouvant être très intenses avec une fièvre entre 38 et 39 °C ;
• Parfois des métrorragies de sang noirâtre ;
• Au toucher vaginal : une augmentation du fibrome, douloureux à la palpation ;
• À l'échographie : une image en cocarde avec une hyperéchogénicité centrale.
Plus rarement, il peut s'agir de la torsion d'un fibrome sous-séreux pédiculé, ou de l'accouchement par le col d'un fibrome pédiculé sous-muqueux avec des coliques expulsives.
- Complications mécaniques
Il s'agit de complications à type de compression :
• vésicale (rétention d'urines)
• rectale (« faux besoins »).
• veineuse pelvienne, pouvant entraîner thrombose ou œdèmes des membres inférieurs, plus rarement des phlébites.
• nerveuse responsable de sciatalgie, à la face postérieure de la cuisse, ou névralgie obturatrice, à la face interne de la cuisse.
• urétérale : responsable d'une urétéro-hydronéphrose, voire de coliques néphrétiques ou de pyélonéphrites.
- Complications gravidiques
Les complications sont multiples pendant la grossesse.
Elles interviennent à toutes les périodes de la grossesse, majorant le risque d'hospitalisation, de césarienne et de complication du post-partum.
Ce sont :
• La stérilité et les avortements spontanés à répétition, notamment en cas de fibrome sous-muqueux
• La nécrobiose, avec menace d'accouchement prématuré et risque de prématurité ;
• La localisation prævia gênant un accouchement par voie basse ;
• La présentation dystocique en cas de fibrome volumineux;
• La dystocie dynamique ou l'hémorragie de la délivrance liée à une mauvaise rétraction utérine.
Connaître les étiologies des kystes ovarien OIC-044-06-B
Les kystes fonctionnels de l'ovaire constituent la plus fréquente des tuméfactions pelviennes de la femme en période d'activité génitale.
Ils correspondent à des kystes folliculaires ou à des kystes lutéiniques (du corps jaune) dont la régression est le plus souvent spontanée.
Les kystes organiques sont le plus souvent bénins, 20% des tumeurs ovariennes sont malignes ou borderline, et le risque de cancer augmente avec l'âge
Connaître les symptômes et les éléments de l'examen clinique liés aux kystes ovariens OIC-044-07-A
Symptômes
Il n'existe pas de symptomatologie spécifique des kystes de l'ovaire.
Les signes d'appel principaux sont :
Des douleurs pelviennes unilatérales modérées, généralement à type de pesanteur.
Des métrorragies.
Une pollakiurie ou des troubles digestifs par compression.
Selon l'étiologie, il est possible de retrouver certains symptômes évocateurs comme l'association à des dysménorrhées et dyspareunies pour l'endométriome
Mais dans plus de 50 % des cas, le kyste de l'ovaire est latent, et est découvert lors d'un examen clinique ou d'une échographie réalisée pour une autre raison.
Parfois, le kyste de l'ovaire est découvert à l'occasion d'une complication.
Examen physique
Toucher vaginal
Masse latéro-utérine indépendante de l'utérus :
Car elle est séparée de lui par un sillon et elle ne transmet pas à la main abdominale les mouvements imprimés au col utérin par les doigts vaginaux et vice versa,
Le toucher vaginal précise là encore sa taille et ses caractéristiques :
Soit régulière et mobile, orientant vers un kyste de l'ovaire ou un fibrome pédiculé,
Soit irrégulière et fixée, orientant vers un cancer de l'ovaire, une endométriose ou une infection.
Masse du cul-de-sac recto-utérin
Elle est :
Soit fixée et aux contours mal limités orientant vers un cancer de l'ovaire, une endométriose, voire un cancer digestif
Soit régulière, plus ou moins mobile, correspondant à une lésion bénigne prolabée dans le cul-de-sac
Palpation abdominale
On palpe parfois le pôle supérieur de la tuméfaction quand elle est de grande taille et on précise alors la régularité des contours.
On recherche une ascite.
Savoir différencier kystes fonctionnel et organique OIC-044-08-A
Les kystes fonctionnels de l'ovaire constituent la plus fréquente des tuméfactions pelviennes de la femme en période d'activité génitale. Ils correspondent à des kystes folliculaires ou à des kystes lutéiniques (du corps jaune), liquidiens et uniloculaires à l’imagerie, dont la régression est le plus souvent spontanée.
Les kystes organiques sont le plus souvent bénins. Ils ne régressent pas spontanément à la différence des kystes fonctionnels et peuvent comporter une composante tissulaire.
L’examen d’imagerie à réaliser en première intention est l’échographie pelvienne.
Le caractère organique du kyste sera évoqué par la présence d'un des signes suivants :
- Une ou plusieurs végétations intrakystiques
- Diamètre du kyste supérieur ou égal à 6 cm quel que soit son aspect échographique
- Composante solide
- Caractère multiloculaire
- Paroi épaisse
Un kyste organique avec un ou plusieurs autres signes suivants en échographie doit être considéré suspect de malignité :
- Ascite
- Importance de la composante solide
- Existence de végétations
- Une vascularisation centrale et un index de résistance bas
Connaître les principales complications des kystes ovariens OIC-044-09-B
> Torsion
Elle survient surtout pour les kystes lourds (dermoïdes, mucineux), ou les kystes munis d'un pédicule très fin (kyste du para-ovaire).
Le tableau clinique est caractéristique avec une douleur pelvienne aiguë : il s'agit d'un coup de tonnerre dans un ciel serein. La douleur abdomino-pelvienne débute brutalement d'une seconde à l'autre et ne cède pas, allant en s'amplifiant.
Elle est associée à des vomissements et à des nausées.
Souvent, des épisodes de subtorsion ont précédé l'accident aigu.
L'examen abdominal retrouve un tableau de défense abdomino-pelvienne généralisée
L'examen gynécologique note un cul-de-sac extrêmement douloureux.
Il n'y a pas de signe infectieux, ni de signe pouvant faire évoquer une occlusion ;
L'échographie montre une image souvent liquidienne ou hétérogène latéro-utérine.
Le Doppler peut montrer l'arrêt de la vascularisation au niveau des pédicules utéro-ovariens et lombo-ovariens, mais c'est un signe inconstant.
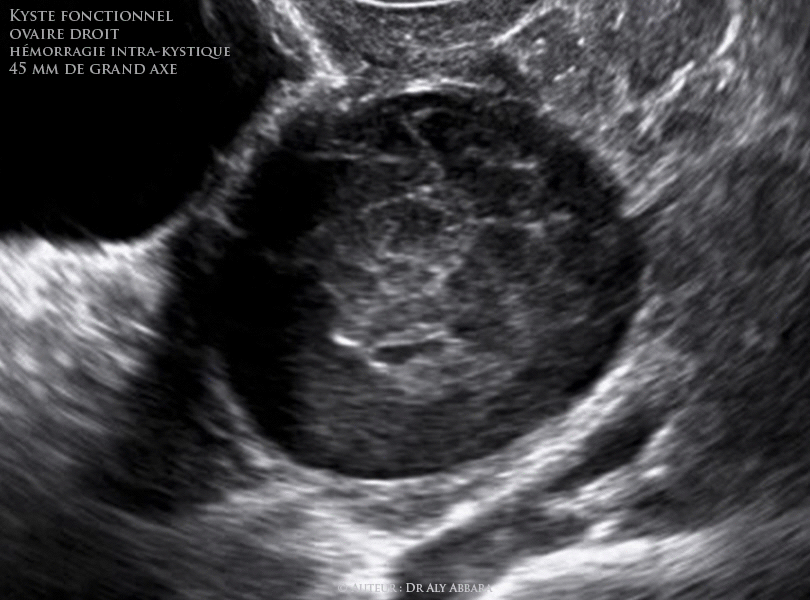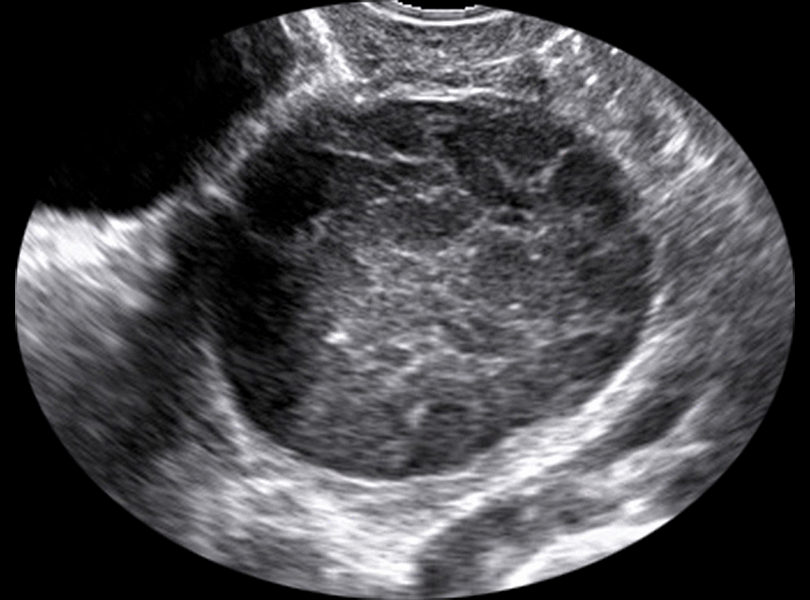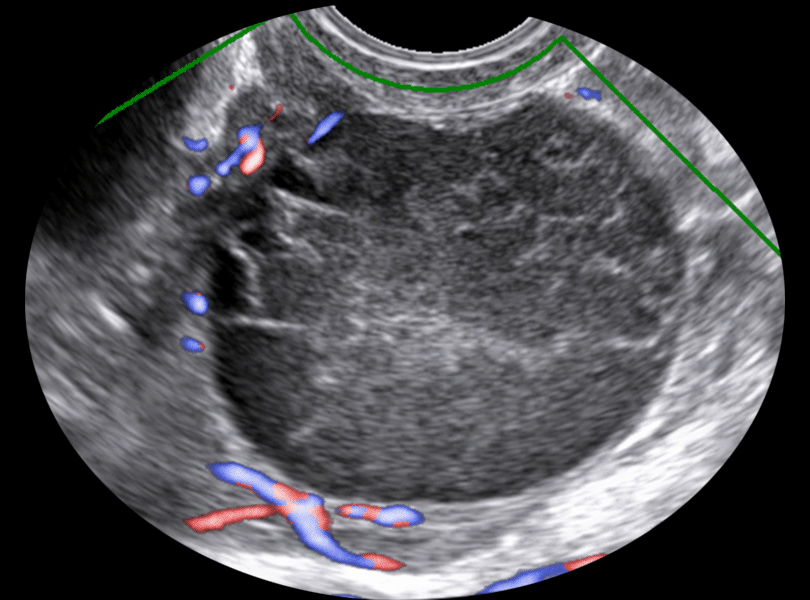
Hémorragie intrakystique
Elle survient souvent dans des kystes fonctionnels.
Elle se caractérise par :
L’apparition d'un syndrome douloureux pelvien à début rapide
Une défense dans l'une des deux fosses iliaques à l'examen clinique L'un des culs-de-sac est comblé et douloureux.
La mise en évidence par l'échographie d'un kyste à contenu très finement échogène si l'examen est réalisé tôt après l'accident ou hétérogène s'il est réalisé plus tard. Il est fréquent d'observer un épanchement péritonéal associé.
Rupture du kyste de l'ovaire
Elle complique souvent l'hémorragie et/ou la torsion. Le tableau est globalement superposable à celui de l'hémorragie. L'échographie peut orienter le diagnostic en montrant un épanchement péritonéal peu abondant si c'est juste le kyste qui est rompu ou plus abondant s'il y a un hémopéritoine associé.
L'intervention est souvent évitable devant une amélioration progressive sans déglobulisation ; elle nécessite parfois une surveillance de 24 heures ; en cas d’hémopéritoine important ou de déglobulisation, la cœlioscopie confirme le diagnostic et permet le traitement
Infection génitale haute compliquée (abcès ovarien)
Elle est soit secondaire à un tableau de pelvipéritonite d'origine génitale, soit secondaire à une ponction ovarienne échoguidée pour traitement d'un kyste ou prélèvement ovocytaire.
Son tableau est caractéristique avec : hyperthermie, contractures pelviennes, hyperleucocytose.
Compression d'organes pelviens
Les compressions d'organes pelviens (vésicale, rectale, veineuse, urétérale) sont rares.
Complications obstétricales
Un gros kyste enclavé dans le cul-de-sac recto-utérin (de Douglas) peut être responsable d'un obstacle praevia gênant la descente de la tête fœtale. Dans ce cas, on peut être amené à réaliser une césarienne.
Au début de la grossesse, on peut mettre en évidence un kyste ovarien ; les complications sont plus fréquentes pendant la grossesse.
La conduite à tenir est spécifique pendant la grossesse (abstention jusqu'à 16 SA pour éliminer les kystes fonctionnels les plus fréquents ; le plus souvent, surveillance mais parfois exploration chirurgicale cœlioscopique au début du 2e trimestre en cas de persistance de tumeur de grande taille, de suspicion de tumeur maligne ou de symptômes).
Savoir évoquer une torsion d'annexe OIC-044-10-A
- Torsion d’annexe
Elle survient surtout pour les kystes lourds (dermoïdes, mucineux), ou les kystes munis d'un pédicule très fin (kyste du para-ovaire).
Elle pourrait concerner 5% des femmes consultant pour algies pelviennes aiguës.
Elle peut survenir en cours de grossesse.
Les kystes endométriosiques sont les moins fréquemment associés à une torsion annexielle.
• La torsion d’annexe se réalise par une torsion sur l’axe défini par le ligament lombo-ovarien et le ligament tubo-ovarien. Elle peut intéresser la trompe et l’ovaire, l’ovaire seul et moins fréquemment la trompe seule.
La torsion est définie par l’existence d’une rotation d’au moins 1 tour de spire de l’annexe.
L’ischémie est la conséquence directe du nombre de tours de spires et peut évoluer vers la nécrose en l’absence de traitement.
Elle est la conséquence de l’interruption du flux artériel. La nécrose sera à l’origine d’une perte de l’ovaire ou de l’annexe et pourra diminuer la fertilité ultérieure de jeunes patientes
• Le tableau clinique est caractéristique avec une douleur pelvienne aiguë : il s'agit d'un coup de tonnerre dans un ciel serein. La douleur abdomino-pelvienne débute brutalement d'une seconde à l'autre et ne cède pas, allant en s'amplifiant. Elle est associée à des vomissements et à des nausées. Souvent, des épisodes de subtorsion ont précédé l'accident aigu. Souvent, l’intensité de la douleur est très élevée (8 à 10 sur 10 sur une échelle numérique simple). La douleur peut irradier en région lombaire.
• L'examen abdominal retrouve un tableau de défense abdomino-pelvienne. Le toucher vaginal est extrêmement douloureux, en particulier à la mobilisation de l’annexe concernée. Il n'y a pas de signe infectieux, ni de signe pouvant faire évoquer une occlusion.
• L'échographie montre une image souvent liquidienne latéro-utérine (masse annexielle souvent kystique).
Le Doppler peut montrer l'arrêt de la vascularisation au niveau des pédicules utéro-ovariens et infundibulo-pelviens, mais c'est un signe inconstant. L’ovaire peut être ascensionné. Une intervention est nécessaire en urgence pour détordre l'ovaire ou l'annexe et retirer le kyste. Il faut être conservateur chez les jeunes femmes, même en cas de geste tardif et même si l'aspect de l'ovaire est inquiétant. Des contrôles tardifs ont montré la récupération d'une fonction subnormale.
Diagnostics différentiels de la torsion annexielle :
- Grossesse extra-utérine (beta-hCG positif, hémopéritoine)
- Colique néphrétique (hématies à la bandelette urinaire et dilatation des cavités pyélocalicielles et pas de masse annexielle)
- Hémorragie intra kystique
- Nécrobiose de fibrome
- …
L'échographie pelvienne par voie suspubienne et endovaginale recherche des critères de bénignité en cas de diagnostic de kyste de l’ovaire :
• image uniloculaire ;
• ou image pluriloculaire mais avec une cloison très fine (< 3 mm) ;
• absence de zone solide (végétations) ;
• paroi fine ;
• vascularisation périphérique, régulière
• kyste de moins de 7 cm ;
• absence d'ascite.
Si tous les critères de bénignité sont réunis il faut contrôler par une nouvelle échographie à 3 mois qu'il ne s'agit pas d'un kyste fonctionnel. Dans ce contexte, il n'y a aucune indication à un blocage ovarien. Si au bout de 3 mois le kyste fonctionnel n'a pas disparu, c'est qu'il est probablement organique et mérite un complément par IRM pelvienne
Si tous les critères de bénignité ne sont pas réunis, il faut pratiquer une IRM pelvienne pour vérifier l'origine de la masse pelvienne et caractériser cette masse.
Les masses ovariennes organiques bénignes les plus fréquentes sont l'endométriome ovarien, le kyste dermoide (présence de graisse) et le cystadénome séreux.
90% des tumeurs malignes primitives de l'ovaire sont représentés par le cystadénocarcinome séreux
Définir le prolapsus génital de la femme OIC-044-12-A
Le prolapsus génital est une hernie des organes pelviens à travers le vagin ; il peut concerner la vessie (cystocèle), l'utérus (hystéroptose), le cul-de-sac recto-utérin (de Douglas) (élytrocèle) et le rectum (rectocèle).
On détermine le degré d'extériorisation du prolapsus selon 4 stades :
· Stade 1: intravaginal ;
· Stade 2 : à l'entrée de la vulve ;
· Stade 3 : franchement extériorisé ;
· Stade 4 : déroulement complet du vagin.
Définir les différents compartiments du prolapsus OIC-044-13-B
Le prolapsus génital (Prolapsus) est une hernie des organes pelviens à travers le vagin.
Il peut concerner :
- Compartiment antérieur : la vessie (cystocèle)
- Compartiment moyen : l'utérus (hystéroptose)
- Compartiment postérieur : le cul-de-sac recto-utérin (de Douglas) (élytrocèle) et le rectum (rectocèle).
Citer les diagnostics différentiels du prolapsus génital de la femme OIC-044-14-B
Il y a peu de diagnostics différentiels (kyste vaginal, fibrome de la cloison vésicovaginale).
On distingue du le prolapsus génital (Prolapsus) du prolapsus rectal qui est une extériorisation du rectum par l'anus.
Connaître la fréquence du prolapsus OIC-044-15-B
Le prolapsus des organes pelviens est une pathologie fréquente dont la prévalence est estimée entre 30 et 50 % des femmes (prolapsus de tous stades confondus)
Cependant la prévalence est difficile à évaluer, selon les études et les modalités diagnostics, la prévalence varie de 2,9 à 11,4 % ou 31,8 à 97,7 % selon que l’on utilise un auto-questionnaire ou un examen clinique respectant la classification Pelvic Organ Prolapse Quantification (POP-Q).
Connaître les signes cliniques du prolapsus OIC-044-16-A
Le seul symptôme spécifique du prolapsus génital est la sensation de boule vaginale/boule à la vulve.
Tous les autres symptômes sont beaucoup moins spécifiques c’est à dire qu’ils peuvent être associés au prolapsus sans en être la conséquence (pesanteur pelvienne, dysurie, dyschésie, troubles sexuels, hyperactivité vésicale, incontinence urinaire à l’effort).
Quand il existe une dysurie ou une dyschésie, les femmes rapportent parfois une nécessité de réaliser des manœuvres digitales de réintroduction du prolapsus dans le vagin, pour pouvoir uriner ou vidanger le rectum ; ceci est alors évocateur que la dyschésie et/ou la dysurie sont causés par le prolapsus génital.
Le diagnostic est réalisé par l'examen clinique (inspection et utilisation de valves pour déterminer les différents éléments du prolapsus.
Il faut éliminer la présence d'ascite ou une masse pelvienne qui peut provoquer ou aggraver l'extériorisation d'un prolapsus génital.
Une échographie abdomino-pelvienne sera donc fréquemment demandée pour éliminer une ascite ou une pathologie tumorale utérine ou annexielle.
