Évaluation clinique du nouveau-né à terme : connaître l'examen clinique du nouveau-né OIC-032-01-B
L’adaptation à la vie extra-utérine s’évalue par le score d’Apgar à 1, 5 et 10 minutes.
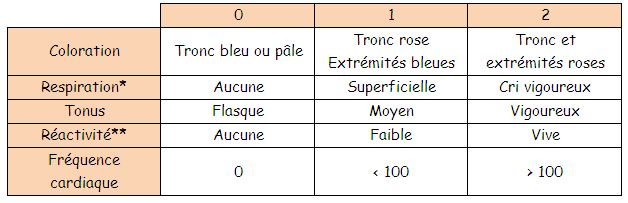
Un premier examen clinique du nouveau-né est réalisé en salle de naissance.
Un deuxième examen clinique complet et détaillé doit être effectué au cours du séjour en maternité, obligatoirement avant le 8ème jour de vie.
L’examen est consigné dans le carnet de santé et le pédiatre établit le premier certificat de santé (certificat du 8ème jour). L’examen a lieu en présence d’au moins un des deux parents, dans des conditions adéquates (pièce éclairée, température adaptée, à distance d’une alimentation, respect des règles d’hygiène).
- Aspect général - température (36,5°C-37,5°C) ; - mensurations de naissance (poids, taille et périmètre crânien avec détermination de la trophicité) ; - inspection : coloration (rose vif voire érythrosique, à l’exception des extrémités qui peuvent rester cyaniques), position au repos (quadriflexion), gesticulation spontanée (symétrique, harmonieuse), vigilance, tonus, interactions visuelles et auditives.
- Examen cardiovasculaire - fréquence cardiaque au repos (entre 120 et 160 battements par minute) ; - temps de recoloration cutané (< 3secondes) ; - recherche d’un souffle cardiaque ; - palpation des pouls périphériques, notamment les pouls fémoraux (coarctation de l’aorte) ; - auscultation de la fontanelle antérieure (malformation artério veineuse)
- Examen pulmonaire - respiration nasale, silencieuse, régulière, parfois périodique, sans signe de détresse respiratoire (fréquence respiratoire au repos entre 40 et 60 par minute) ; - murmure vésiculaire symétrique, sans bruit ajouté
- Examen du tronc, de l’abdomen et des orifices herniaires - abdomen souple et dépressible. Recherche d’organomégalie. Le foie peut être palpé (1 à 2 cm du rebord costal) ; - premières urines émises avant 24 heures de vie ; - premières selles (méconium : selles épaisses et collantes, de couleur noirâtre) émises avant 48 heures. En cas de retard d’émission du méconium, vérifier la perméabilité de l’anus ; - examen de la marge anale (malformation ano-rectale).
- Examen des organes génitaux externes
- recherche d’anomalie de la différenciation sexuelle
- chez le garçon : pas de décalottage, palpation des deux testicules, hydrocèle fréquente
- chez la fille : présence de l’orifice vaginal, leucorrhées et métrorragies possibles.
- Examen cutané (Tache cutanée du nourrisson) - peau recouverte du vernix caseosa, enduit blanc graisseux et adhérent qui disparait au cours des premières heures de vie ; - recherche d’ictère cutanéo-muqueux ; - recherche d’angiomes plans ou d’hémangiomes ; - particularités sémiologiques non pathologiques transitoires : œdèmes (palpébraux, pieds, mains, scrotum, pubis), lanugo, grains de milium, érythème dit « toxique », livedo, tache ethnique.
- Examen de la tête et de la face - palpation des fontanelles (souples, ni déprimées ni bombées) ; - recherche d’une bosse séro-sanguine ou d’un céphalhématome ; - examen du cou : mobilité passive et active (en cas de torticolis : caractère réductible ou non, recherche d’un hématome des muscles sterno-cléido-mastoïdiens) ; - examen de la cavité buccale : recherche d’une fente vélopalatine et d’un frein de langue court.
- Examen neurosensoriel - tonus passif et actif ; - automatismes primaires (ou réflexes archaïques) ; - comportement global : éveil calme, réactivité à la stimulation, cri franc, capacité à être consolé facilement, motricité riche, harmonieuse, symétrique ; - fonctions sensorielles : poursuite oculaire, réaction aux bruits et à la voix.
- Examen ostéoarticulaire - palpation du rachis sur toute sa longueur (anomalie de fermeture du tube neural) ; - intégrité morphologique des membres, amplitudes articulaires ; - examen des hanches ; - lésions traumatiques du per-partum (paralysie faciale, paralysie du plexus brachial, fracture de clavicule)
L’âge gestationnel est déterminé à l’échographie précoce (10-12 semaines d’aménorrhée (SA)) ou à défaut à partir de la date des dernières règles. La naissance est dite « à terme » si elle a lieu entre 37 et 41 SA.
La maturation du nouveau-né s’évalue cliniquement par des critères morphologiques et neurologiques notamment le tonus et les réflexes archaïques
- Tonus néonatal
- Tonus passif (plus le nouveau-né est mature, plus sa posture est en flexion) : - posture spontanée en quadriflexion ; - retour en flexion des membres supérieurs après extension par l’examinateur ; - signe du foulard ; - examen des angles : angle poplité (≤90°), dorsiflexion du pied (entre 0 et 20°), angle talon-oreille (≤90°), angles des adducteurs (entre 40 et 70°).
- Tonus actif : - manœuvre du tiré-assis ; - redressement complet.


- Automatismes primaires (ou réflexes archaïques) Présents chez le nouveau-né à terme : succion, points cardinaux, agrippement, réflexe de moro, allongement croisé, marche automatique. Absence toujours pathologique. Disparition entre 2 et 4 mois de vie.
Connaître la prise en charge en salle de naissance OIC-032-03-B
- Soins systématiques - clampage et section du cordon ; - prévention de l’hypothermie (séchage, bonnet) ; - peau à peau avec la mère si l’état du nouveau-né et de la mère le permettent ; - mise au sein au cours de la première heure en cas de souhait d’allaitement maternel - évaluation du score Apgar ; - examen clinique avec poids, taille et périmètre crânien ; - soins du cordon (vérification de la présence de deux artères ombilicales et d’une veine) ; - administration de vitamine K1 ; - pose des bracelets d’identification.
- Soins dépendant du contexte
- manœuvres de réanimation en cas de mauvaise adaptation à la vie extra-utérine (mouvements respiratoires inefficaces ou absents, bradycardie)
- désinfection oculaire par collyre antibiotique en cas d’antécédent ou de facteur de risque d’infection sexuellement transmissible chez les parents ;
- recherche d’une atrésie des choanes en cas de dyspnée inspiratoire
- réalisation du test à la seringue pour éliminer une atrésie de l’œsophage en cas de signe d’appel anténatal (hydramnios, malformation congénitale), ou postnatal (hypersialorrhée associée à une gêne respiratoire).
Connaître les dépistages systématiques néonatals OIC-032-04-B
Le dépistage néonatal sanguin est réalisé sur un papier buvard de manière systématique autour de 72 heures de vie (pas avant 48 heures).
Une information claire et compréhensible doit être délivrée aux parents, et un consentement écrit est consigné avant le prélèvement sanguin.
Les parents ne sont avertis qu’en cas de résultat anormal nécessitant un test de contrôle.
Ce dépistage concerne 13 maladies :
La phénylcétonurie
- Déficit en phénylalanine hydroxylase → dépistage = élévation du dosage de la phénylalanine
- Signes d’appel néonataux : non
- Risque de retard psychomoteur en l’absence de traitement, risque neurologique (régime alimentaire contrôlé en phénylalanine)
L’hypothyroïdie congénitale
- Déficit de sécrétion de L-Thyroxine par dysgénésie thyroïdienne (athyréose, hypoplasie, ectopie) ou trouble de l’hormonogenèse (glande thyroïde en place) → dépistage : élévation du dosage sanguin de la TSH
- Signes d’appel néonataux : ictère prolongé, constipation, hypotonie, troubles de la succion, fontanelles larges, hypothermie, macroglossie
- Risque de retard psychomoteur, ostéodystrophie, retard de croissance en l’absence de traitement (substitution en hormone thyroïdienne)
L’hyperplasie congénitale des surrénales
- Déficit enzymatique en 21-hydroxylase (>95% des cas), induisant un déficit en cortisol et en aldostérone et un excès de production d’androgène → dépistage : élévation du dosage sanguin de la 17-OH-progestérone (accumulation car pas de transformation possible)
- Signes d’appel néonataux : syndrome de perte de sel avec vomissements, déshydratation et troubles métaboliques (hyponatrémie et hyperkaliémie). Chez la fille, virilisation des organes génitaux externes visible dès la naissance
- Traitement : substitution en hydrocortisone, fludrocortisone et supplémentation sodée.
La mucoviscidose
- Mutations du gène CFTR codant une protéine transmembranaire régulant le transport des ions chlorure → dépistage : élévation du dosage sanguin de la trypsine immunoréactive (TIR).
- Signes d’appel néonataux : iléus méconial, ictère cholestatique rétentionnel
La drépanocytose
- Anomalie de structure de la chaine β de la globine entraînant la production d’hémoglobine S anormale → dépistage : électrophorèse de l’hémoglobine (bande spécifique HbS et absence de bande HbA).
- Signes d’appel néonataux : non
Le déficit en MCAD
- Anomalie de la β-oxydation des acides gras → dépistage : mesure de l’octanoyl-carnitine (C8).
- Signes néonataux : malaises hypoglycémiques hypocétosiques (hypoglycémie de jeûne défaut d’utilisation des acides gras)
- Plus récemment, le dépistage néonatal permet de diagnostiquer précocement d'autres maladies rares dites "métaboliques" :
Déficit primaire en carnitine = La carnitine est la "navette" qui transporte les graisses dans les cellules pour créer de l'énergie.
Acidurie glutamique de type 1 = L'organisme ne dégrade pas la lysine et le tryptophane, générant des acides toxiques qui ciblent une zone précise du cerveau contrôlant les mouvements (les noyaux gris centraux).
Déficit en LCHAD = Le corps est incapable de briser les graisses à chaîne longue pour produire de l'énergie en l'absence de sucre.
Tyrosinémie de Type I = Une enzyme défaillante entraîne l'accumulation de métabolites hautement toxiques pour les organes filtrants.
Acidurie Isovalérique = Le corps ne peut pas éliminer la leucine, ce qui provoque une accumulation d'acide isovalérique acide et toxique dans le sang.
Homocystinurie = L'incapacité à métaboliser la méthionine provoque une accumulation d'homocystéine, qui rigidifie et abîme les tissus conjonctifs et les vaisseaux
Leucinose = Le corps ne peut pas dégrader trois acides aminés essentiels (leucine, isoleucine, valine), qui s'accumulent et deviennent de puissants poisons cérébraux.
Connaître les autres dépistages OIC-032-05-B
Examen des hanches ; La luxation congénitale des hanches (LCH) concerne 3 à 20 enfants pour 1000 naissance, avec 4 filles pour 1 garçon. La LCH est la conséquence d’une anomalie de développement anténatal de la hanche se traduisant par une instabilité de l’articulation voire une luxation à la naissance. -
Les facteurs de risque de LCH sont :
- antécédents familiaux de LCH au 1er degré ;
- présentation en siège quelle que soit la voie d’accouchement ;
- limitation de l’abduction uni ou bilatérale de hanche ;
- bassin asymétrique congénital ;
- anomalies posturales associées (genu recurvatum, torticolis).
Le dépistage consiste en un examen clinique à la naissance puis à chaque consultation jusqu’à l’âge de la marche et recherche :
- une asymétrie des plis et des longueurs des membres inférieurs ;
- une limitation d’abduction <60° ;
- une instabilité de la hanche par la manœuvre de Barlow, qui retrouve un ressaut en cas « hanche luxable » ou de « hanche luxée réductible ». En cas de hanche luxée irréductible, il n’existe pas de ressaut, seulement une limitation de l’abduction avec une asymétrie.
En cas d’anomalie de l’examen clinique ou de facteurs de risque de LCH, une échographie des hanches est prescrite.
Après 4 mois, l’examen de référence est la radiographie de bassin.
Dépistage auditif (Baisse de l’audition/surdité) 5% des enfants de moins de 6 ans ont une anomalie auditive. L’infection congénitale à CMV est la première cause de surdité congénitale
Les facteurs de risque de surdité congénitale sont :
- antécédents familiaux ;
- naissance avant 32 SA et/ou poids de naissance <1800g ;
- asphyxie périnatale ;
- hyperbilirubinémie >350 µmol/L ;
- troubles neurologiques ;
- malformation de la face et du cou ;
- fœtopathie (CMV, rubéole, herpès, toxoplasmose) ;
- traitement ototoxique
Le dépistage est réalisé de façon systématique en maternité par otoémissions acoustiques provoquées (OEAP). En cas d’examen anormal à deux reprises, le nouveau-né est adressé à un ORL pour contrôle. En cas de confirmation d’anomalies à l’examen, un audiogramme et des potentiels évoqués auditifs seront réalisés en centre spécialisé.
Dépistage visuel
Les facteurs de risque de troubles visuels sont :
- prématurité, le retard de croissance intra-utérin ;
- troubles neurologiques ;
- surdité ;
- anomalies chromosomiques (trisomie 21…) ;
- craniosténoses, les dysostoses cranio-faciales ;
- embryofœtopathies (toxoplasmose) ;
- exposition in utero à la cocaïne, l’alcool ;
- antécédents familiaux de maladie ophtalmologique héréditaire (cataracte congénitale, glaucome congénital, ...).
Le dépistage repose sur l’examen clinique :
- paupières : ptosis, épicanthus, angiome ;
- globes oculaires : microphtalmie, buphtalmie ;
- conjonctives : rougeur, larmoiement ;
- cornées : symétrie des reflets cornéens, opacité cornéenne ;
- pupilles : leucocorie (rétinoblastome, cataracte), aniscorie (neuroblastome) ;
- iris. L’examen évalue la poursuite oculaire avec une cible et recherche la présence d’un nystagmus.
Un strabisme intermittent et alternant peut témoigner d’un retard de l’acquisition de l’oculomotricité jusqu’à l’âge de 3 mois.
Un strabisme permanent ou divergent, quel que soit l’âge, ou présent après l’âge de 3 mois doit être considéré comme pathologique
Liens affectifs parents-enfants Les liens affectifs parents-enfants sont issus d’un processus maturatif qui débute avant la naissance et qu’il faut promouvoir au cours des premiers jours de vie.
Après la naissance, le peau-à-peau avec la mère doit être privilégié si l’état du nouveau-né et de la mère le permettent. Une première mise au sein précoce (au cours de la première heure) doit être proposée en cas de souhait d’allaitement maternel. Les examens cliniques et les soins du nouveau-né sont réalisés en présence des parents. L’hospitalisation en suite de couche est propice à l’accompagnement des parents et à l’apprentissage aux soins du nouveau-né. Cette période permet également l’observation de la famille, et la mise en évidence de difficultés psycho-sociales éventuelles.
Allaitement maternel (Prise en charge d’un allaitement normal et difficile) L’OMS recommande un allaitement maternel exclusif pendant une durée de 6 mois.
L’allaitement maternel présente de nombreux avantages :
- modèle nutritionnel adapté aux besoins physiologiques ;
- diminution du risque infectieux ;
- prévention de l’atopie ;
- contribution au lien mère-enfant ;
- avantage économique.
L’allaitement maternel doit débuter précocement (au cours de la première heure de vie).
Une information doit être délivrée à la mère concernant :
- la bonne position du nouveau-né ;
- la prise correcte du sein par l’enfant ;
- l’hygiène des mamelons ;
- l’arrêt recommandé du tabagisme et de la consommation d’alcool ;
- le rythme et la durée des tétées (allaitement à la demande, 8 à 12 tétées) ;
- l’évaluation de l’efficience de l’allaitement (selles pluriquotidiennes, mictions abondantes, prise pondérale 200-250g par semaine) ;
- l’administration de vitamine K à l’âge de 1 mois et l’administration quotidienne de vitamine D (1000 à 1200 UI) ;
- les complications de l’allaitement (insuffisance de lactation, douleurs et crevasses des mamelons, engorgement, lymphangite) ;
- début de la diversification alimentaire entre 4 et 6 mois.
Les contre-indications à l’allaitement maternel sont rares (infection maternelle par le VIH, cardiopathie ou néphropathie sévère maternelle, galactosémie chez l’enfant, certains médicaments).
Conseils pratiques aux parents
Conseils de base de puériculture ;
- Suivi médical régulier (14 examens médicaux au cours des 3 premières années dont 1 la première semaine, 1 la deuxième semaine et un par mois jusqu’à 6 mois) ;
- Mesures de prévention (mort inattendue du nourrisson, transmission des infections, accidents domestiques) ;
- Risques liés au tabagisme passif ;
- Consultation médicale rapide en cas de fièvre avant 3 mois, difficultés alimentaires, gêne respiratoire, diarrhées, vomissements, comportement inhabituel (Détresse respiratoire aiguë) ; -
Vaccinations : vérifier la vaccination anti coqueluche des parents et informer du calendrier vaccinal de l’enfant
- Protection du soleil
- Information sur le syndrome du bébé secoué
Sortie de la maternité - Mise à jour du carnet de santé (l’examen clinique, la date de réalisation des dépistages obligatoires, le régime choisi et le poids de sortie doivent être consignés) ;
- Ordonnance de sortie : Supplémentation vitaminique (vitamine D+/- vitamine K), soins du cordon ombilical jusqu’à sa chute, régime alimentaire ;
- Consultation par un pédiatre recommandée la deuxième semaine de vie ;
- Pesée hebdomadaire le premier mois.
La connaissance par l’équipe obstétricale et pédiatrique des antécédents maternels, du déroulement de la grossesse et du terme de naissance permet d’identifier avant la naissance des groupes d’enfants à risque de présenter des difficultés d’adaptation à la vie extra-utérine et/ou des complications néonatales ou à plus long terme.
Seuls les principaux facteurs de risque et les complications néonatales sont indiqués dans ce chapitre ; se référer à l’item 30 pour une description détaillée de la physiopathologie et des mesures de prévention
Prématurité
Définition :
La prématurité est définie par une naissance survenue avant 37 semaines d'aménorrhée (SA) et, à partir de 22 SA, d'un enfant de poids au moins égal à 500 g.
Principaux facteurs de risques :
Terrain maternel :
- Célibat, bas niveau socio-économique, tabagisme, consommation d’alcool, toxicomanie, stress, anxiété, dépression, station debout prolongée, suivi inconstant ;
- Antécédent d’accouchement prématuré et de fausse couche tardive, malformation utérine , fibromes, exposition in utero au Distilbène®, intervalle court entre deux dernières grossesses, conisation, incompétence cervico-isthmique, vaginose bactérienne, FIV;
- Pathologies chroniques maternelles (cardiopathie, néphropathie …), néoplasie … ;
- Grossesses multiples ;
- Complications de la grossesse : pathologies hypertensives dont prééclampsie (, hématome rétroplacentaire, métrorragies, retard de croissance intra-utérin, contractions utérines , rupture prématurée des membranes, anomalies placentaires (placenta prævia, …), hydramnios (distension utérine), infection amniochoriale.
Complications possibles chez l’enfant :
- Décès ;
- Hypothermie
- Infection néonatale bactérienne ;
- Anémie ;
- Métabolique : hypoglycémie, hypocalcémie, ictère ;
- Neurologique : hémorragies intraventriculaires, leucomalacie périventriculaire ;
- Respiratoire : maladie des membranes hyalines, apnées, dysplasie broncho-pulmonaire ;
- Hémodynamique : persistance du canal artériel ;
- Digestif : entéropathie / entérocolite ulcéro nécrosante, difficultés d’alimentation ;
- Ophtalmologique : rétinopathie du prématuré ;
A plus long terme : troubles de développement neurologique (moteur, cognitif), anomalies sensorielles
Retard de croissance intra-utérin (RCIU)
Définitions :
Le petit poids pour l'âge gestationnel ou PAG est défini par un poids isolé (estimation pondérale in utero ou poids de naissance) inférieur au 10e percentile.
Le PAG sévère correspond à un PAG inférieur au 3e percentile.
Le RCIU correspond le plus souvent à un PAG associé à des arguments en faveur d'un défaut de croissance pathologique : arrêt ou infléchissement de la croissance de manière longitudinale (au moins 2 mesures à 3 semaines d'intervalle).
Principaux facteurs de risque :
- Terrain maternel / antécédents obstétricaux : âge < 20 ans ou > 35 ans, Malnutrition/Dénutrition, faible niveau socio-économique , tabagisme, alcoolisme, toxicomanie, malformations utérines, fibromes multiples ou volumineux, antécédent de grossesse compliquée de RCIU, faible prise de poids pendant la grossesse, hémangiome placentaire, insertion vélamenteuse du cordon ;
- Pathologies fœtales : anomalie chromosomique, syndrome malformatif, infection fœtale (surtout CMV). Ces RCIU sont précoces (apparition au 2e trimestre) et sévères (PA < 3e centile), et souvent associés à des anomalies morphologiques ou à un hydramnios (augmentation du liquide amniotique) ;
- Pathologies vasculaires : prééclampsie, pathologies maternelles chroniques : Hypertension artérielle chronique, néphropathie, lupus, syndrome des antiphospholipides, diabète avec complications vasculaires.
Les RCIU d’origine vasculaire sont le plus souvent tardifs (apparition au 3e trimestre), mais il peut être précoce dans les formes sévères. Ces RCIU tendent à récidiver aux grossesses ultérieures.
Complications possibles chez l’enfant :
- Asphyxie périnatale ;
- Hypothermie, hypoglycémie, hypocalcémie ;
- Polyglobulie secondaire à l’hypoxie fœtale chronique ;
- En cas de prématurité associée, augmentation de la mortalité et du risque de complications respiratoires et digestives ;
A plus long terme :
- Anomalies du développement neurologique ;
- Retard de croissance ;
- Syndrome métabolique chez l’adulte
Infections bactériennes néonatales (INBP)
Se référer aux recommandations de bonne pratique 2017 : Prise en charge du nouveau-né à risque d’infection néonatale bactérienne précoce (≥ 34 SA)
Facteurs de risque d’INBP
1) Colonisation maternelle à SGB
2) Antécédent d’infection néonatale à SGB
3) Fièvre maternelle > 38.0°C en per-partum ou dans les 2 heures suivant l’accouchement
4) Rupture des membranes > 12h
5) Prématurité spontanée et inexpliquée < 37 SA
6) Antibioprophylaxie ou antibiothérapie per-partum inadéquate (recommandée pour les situations 1 à 3 quel que soit le résultat du prélèvement vaginal et dans les situations 4 et 5 en cas de prélèvement vaginal positif ou non connu)
Identifier les nouveau-nés présentant des symptômes d’INBP (non spécifiques mais devant faire évoquer une INBP si présents dans les premières 48 heures :
- Signes généraux : fièvre (température ≥ 38,0°C) ou hypothermie (température < 36,0°C)
- Signes respiratoires : détresse respiratoire (signes de lutte), tachypnée (FR > 60/min), apnées;
- Signes hémodynamiques : tachycardie (> 160 bpm) ou bradycardie (< 80 bpm), signes de choc (augmentation du temps de recoloration cutanée, pâleur, hypotension artérielle, oligurie) → signes de gravité;
- Signes neurologiques : somnolence, irritabilité, hypotonie, convulsions → signes de gravité, doivent faire évoquer une méningite néonatale
- Signes digestifs : refus de boire, vomissements.
Complications possibles chez l’enfant : variables selon la bactérie responsable de l’INBP et la gravité de l’infection (choc septique, méningite)
Détresse respiratoire
Principaux facteurs de risque :
- Prématurité ;
- Facteurs de risque d’infection néonatale bactérienne précoce ;
- Diabète préalable à la grossesse, diabète gestationnel ;
- Césarienne avant travail ;
- Liquide amniotique méconial ;
- Anoxo-ischémie périnatale.
Diagnostic clinique: présence d’un ou plusieurs symptômes parmi :
- polypnée : FR > 60/min ;
- signes de lutte respiratoire : battement des ailes du nez, balancement thoraco-abdominal, tirage intercostal, entonnoir xyphoïdien, geignement expiratoire ;
- cyanose et/ou saturation en oxygène basse
- intensité de la détresse respiratoire : score de Silverman ;
- pauses respiratoires ;
- troubles hémodynamiques associés.
Complications possibles chez l’enfant : surtout liées à la cause de la détresse respiratoire
Pathologies maternelles : diabète au cours de la grossess
Complications chez l’enfant spécifiques au diabète de type 1 ou 2 préalables à la grossesse :
- malformations congénitales (surtout système nerveux central, cœur, squelette)
Complications chez l’enfant communes à tous les types de diabète (type 1, type 2, gestationnel) :
- mort fœtale in utero ;
- prématurité ;
- macrosomie et complications obstétricales (dystocie des épaules, lésions du plexus brachial, fracture, asphyxie périnatale) : surtout liées à un déséquilibre glycémique au 3e trimestre de grossesse ;
- métaboliques : hypoglycémie (par hyperinsulinisme), hypocalcémie, polyglobulie, ictère ;
- détresse respiratoire (notamment maladie des membranes hyalines)
- cardiomyopathie hypertrophique possible.
À plus long terme :
- Risques métaboliques : obésité, intolérance au glucose
- Pathologies maternelles : infections
Se référer à l’item 27 Prévention des risques fœtaux : infection, médicaments, toxiques, irradiation.
Principales infections à risque pour le fœtus et/ou pour le nouveau-né :
- Bactériennes : syphilis, listériose, bactéries responsables d’INBP (Streptocoque B, E. Coli principalement) ;
- Virales : Herpès génital, rougeole, rubéole, varicelle, cytomégalovirus (CMV), parvovirus B19, Hépatite B, Hépatite C, VIH ;
- Parasitaires : Toxoplasmose
Pathologies maternelles : traitements médicamenteux
Se référer à l’item 27
Les traitements médicamenteux sont à prendre en compte lors de l’entretien pré-conceptionnel, pendant la grossesse et/ou pendant l’allaitement en raison des potentiels risques tératogènes, de risques fœtaux ou de risques néonataux.
Ces risques sont spécifiques à chaque médicament qui pourront, selon les cas, être contre-indiqués / déconseillés / possibles pendant tout ou partie de la grossesse.
Il peut être discuté :
- l’adaptation de la posologie ;
- une prise en charge spécifique en cas d’exposition fœtale ;
- une surveillance ou une prise en charge du nouveau-né
Addictions maternelles (tabac, alcool, drogues)
Se référer à l’item 27 pour le dépistage et la prise des addictions maternelles.
Complications possibles pour l’enfant du tabagisme maternel :
- Pendant la grossesse : tératogénicité, fausse-couche spontanée, prématurité, petit poids de naissance / retard de croissance intra-utérin ;
- Chez le nouveau-né, le nourrisson et l’enfant : mort inattendue du nourrisson, infections respiratoires basses (bronchiolites), infections ORL (otites moyennes aiguës) ;
- A plus long terme : surpoids / obésité surtout, entrée dans le tabagisme plus fréquente et plus précoce chez l’adolescent dont les parents sont fumeurs.
Complications possibles pour l’enfant d’une consommation d’alcool par la mère : syndrome d'alcoolisation fœtale (SAF) / Ensemble des troubles causés par l'alcoolisation fœtale (ETCAF)
- SAF : documenté surtout en cas de consommation importante. Association à des degrés variables d’un retard de croissance intra-utérin / d’une dysmorphie faciale (front bombé, lèvre sup mince, philtrum court, oreilles basses mal ourlées…) / de malformations (surtout système nerveux central) / d’un retard mental plus ou moins marqué, de troubles du comportement.
- Des consommations aiguës (de type bingedrinking) sont associées à un risque augmenté de troubles cognitif chez l’enfant.
Complications possibles pour l’enfant d’une toxicomanie maternelle : variables selon le produit et les quantités consommées.
Polyconsommations fréquentes.
- Opiacées : principalement syndrome de sevrage néonatal (apparition quelques heures à quelques jours après la naissance, associant à des degrés variables des signes neurologiques, digestifs, respiratoires, neurovégétatifs.
- Cocaïne : mort fœtale in utero, fausse-couche spontanée, placenta praevia, rupture prématurée des membranes, prématurité, retard de croissance intra-utérin. Effets postnataux moins bien décrits.
- Cannabis : fausse couche spontanée, placenta praevia, prématurité, retard de croissance intra-utérin. Polyconsommation cannabis – tabac fréquente
Il est important de dépister ces consommations, de proposer une prise en charge et un suivi addictologique à la femme visant à un sevrage ou du moins à une diminution des consommations, de surveiller le nouveau-né en fonction des risques cités précédemment, d’évaluer la situation sociale et familiale avec une prise en charge au cas par cas
Pathologies psychiatriques maternelles
Se référer à l’item 69 - Troubles psychiques de la grossesse et du post-partum pour les pathologies psychiques spécifiques de la grossesse.
Quelle que soit la pathologie psychique maternelle, la prise en charge de l’enfant repose sur :
- Surveillance néonatale spécifique selon les traitements maternels pris pendant la grossesse ;
- Evaluation de la situation familiale (état de santé des 2 parents, entourage familial) ;
- Prise en charge au cas par cas après la naissance (mesures d’étayage, accompagnement à la parentalité, proposition de structures avec accueil de jour ou hospitalisation mère-bébé, rédaction d’une information préoccupante / signalement à la cellule de recueil des informations préoccupantes et éventuelle séparation de la mère et de l’enfant en cas de danger possible pour l’enfant).
Savoir reconnaître une fente palatine et en connaître la fréquence OIC-032-08-B
La fente labio-palatine est une embryopathie qui concerne environ 1/2000 naissances.
Elle est isolée (70%) ou syndromique (30%).
Le diagnostic peut être réalisé sur les échographies anténatales ou après la naissance à l’examen clinique par l’inspection des lèvres et du palais et par la palpation du palais pour en vérifier l’intégrité.
Il existe plusieurs formes de fentes :
- Fente du palais primaire (latéralisée) : atteinte plus ou moins complète de l’ouverture du seuil narinaire, de la lèvre supérieure et de l’arcade alvéolaire jusqu’au canal nasopalatin. Unilatérale (le plus fréquent) ou bilatérale.
- Fente du palais secondaire (médiane) : atteinte du canal nasopalatin jusqu’à la luette entraînant une communication entre la cavité buccale et les fosses nasales. Formes partielles : fentes du voile (luette bifide).
- Fente totale : combine les 2 formes précédentes
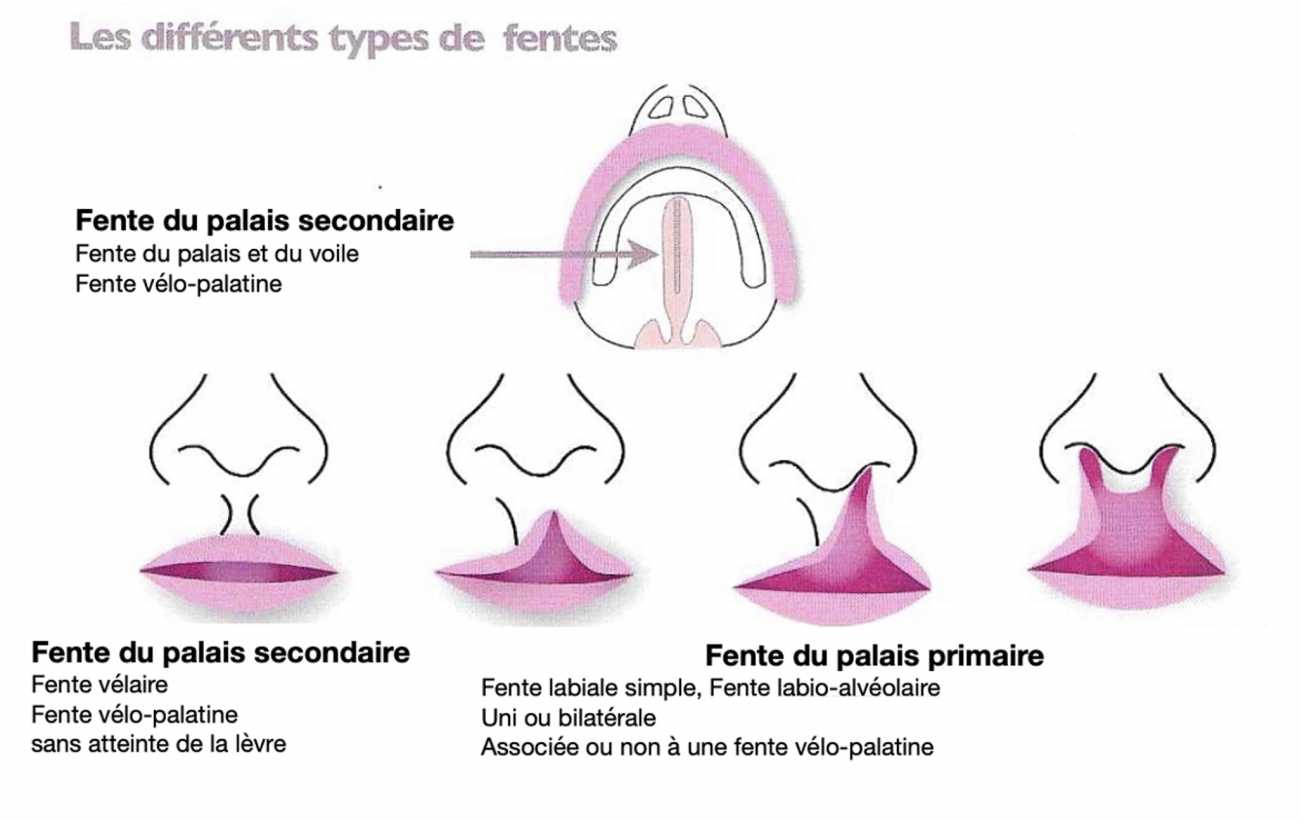 Les conséquences morphologiques (déformations faciales) et fonctionnelles (troubles de la respiration, de la phonation, de la déglutition, de l’audition et de la dentition) varient selon la forme clinique.
Les conséquences morphologiques (déformations faciales) et fonctionnelles (troubles de la respiration, de la phonation, de la déglutition, de l’audition et de la dentition) varient selon la forme clinique.
La prise en charge est multidisciplinaire
